
Laktostase ist ein Stillstand der Bewegung durch die Milchgänge (Stagnation) der Muttermilch, der normalerweise in den ersten Wochen nach der Fütterung eines Neugeborenen auftritt. Erstgebärende leiden häufiger unter dieser pathologischen Erkrankung. Die Erkrankung tritt meist zwischen den ersten drei Tagen und sechs Wochen der Stillzeit auf. Die Folgen der Laktostase sind die Vermehrung von Mikroben, die durch die Risse der Brustwarzen in die Drüse eingedrungen sind, in einem hervorragenden Nährmedium und die Bildung eitriger Entzündungen.
Wie kann man Laktostase von Mastitis unterscheiden? Bei der ersten Erkrankung handelt es sich um eine nicht entzündliche Erkrankung ohne Anzeichen einer Entzündung. Bei Rötung der Haut der Drüse, Schwellung, starken Schmerzen und Verhärtung, einem Anstieg der lokalen Temperatur im Bereich der Verhärtung der relativ gesunden Drüse und einer Verschlechterung des allgemeinen Wohlbefindens. Mastitis erfordert sofortige ärztliche Hilfe.
Die Ursachen der Laktostase hängen in erster Linie mit der falschen Ernährung des Kindes zusammen. Dies wird durch rissige Brustwarzen erleichtert, die in den ersten Tagen der Fütterung auftreten. Sie sind schmerzhaft, stören die Fütterungstechnik und erschweren das Abpumpen.
Wenn das Stillen unregelmäßig ist oder das Saugen beeinträchtigt ist, übertragen Nervenimpulse von den Brustwarzen und dem Brustgewebe falsche Informationen an die Hypophyse, eine Region des Gehirns. Dadurch sinkt die Prolaktinproduktion in der Hypophyse. Dieses Hormon reguliert die Milchsynthese. Unter seinem Einfluss wird auch Oxytocin produziert, das die Muskeln der Gebärmutter zusammenzieht und die Kontraktion der Milchgänge anregt. Durch einen Mangel an Prolaktin und Oxytocin nimmt die Laktationsfunktion der Milchgänge ab und es kommt zu einer akuten Milchstagnation.
Faktoren, die die Krankheit auslösen:
Es umfasst die Schulung von Frauen in Geburtsvorbereitungskursen, die Bereitstellung einer täglichen telefonischen Beratung auf Wunsch der Patientin („Still-Hotline“) sowie die ordnungsgemäße Organisation der Betreuung von Wöchnerinnen im pädiatrischen Bereich.
Eine Frau sollte sich auch weiterbilden: Fachliteratur lesen, Lehrvideos ansehen, auf die Ratschläge erfahrenerer Verwandter und Freunde hören.
Wie ernährt man ein Kind richtig, um die Entwicklung einer Laktostase zu verhindern?
Gleich zu Beginn der Krankheit bemerkt eine Frau, dass die Milch in einem dünneren Strahl zeitweise schlechter austritt. Auch das Verhalten des Kindes ändert sich: Es isst nicht genug, ist launisch und wird schnell müde. Normalerweise entwickelt sich ein bis zwei Tage danach das klinische Bild einer Laktostase.
Symptome einer Laktostase bei einer stillenden Mutter: Es kommt zu einer starken Anschwellung der Drüse, sie verdickt sich und wird schmerzhaft. Häufiger ist die Drüse einseitig betroffen, seltener beidseitig. Beim Abpumpen verspüren die Patienten Schmerzen, ein Völlegefühl und einen schwachen Milchfluss. Manchmal gibt es Schmerzen in den Achselhöhlen. Es ist mit einer Zunahme zusätzlicher Brustdrüsenlappen verbunden, die sich leicht seitlich der Hauptmasse des sekretorischen Gewebes befinden.
Normalerweise ist in der Drüse ein verdichteter Bereich in Form einer „Kugel“ oder eines „Kuchens“ zu spüren. Die Haut darüber kann sich leicht röten und ein venöses Muster wird sichtbar. Eine solche Zone kann an verschiedenen Stellen der Drüse auftreten und deren Größe und Lage verändern.
Zu den Anzeichen einer Laktostase bei einer stillenden Mutter gehört häufig ein Anstieg der Körpertemperatur. Die Leute nennen es oft Milch. Es überschreitet nicht 38˚ und dauert nicht länger als einen Tag. Wenn das Fieber höher oder länger anhält und mit einer Verschlechterung des Zustands der Frau einhergeht, ist es möglich, dass die Laktostase bereits einer Mastitis gewichen ist.
Bei der Laktostase leidet der Allgemeinzustand der Frau nicht. Sie hat keine Schwäche, Schwäche, Schlaf und Appetit sind nicht gestört. Sie kann sich um ihr Kind kümmern.
Um diesen Zustand zu behandeln, müssen zwei Hauptaufgaben erfüllt werden: die Milchdrüsen von stehender Milch zu befreien und ihre normale Sekretion herzustellen.
Der richtige Fütterungsplan sollte festgelegt und manchmal durch das Abpumpen der restlichen Milch ergänzt werden. Hierfür können Sie eine Milchpumpe verwenden. Geeignet sind sowohl mechanische als auch automatische Geräte.
Wie oft während der Laktostase abpumpen? Dies sollte höchstens dreimal täglich erfolgen und dabei die entsprechende Brustdrüse entleeren. Es ist nicht notwendig, am Ende jeder Fütterung Milch abzupumpen, wenn die Frau kein dringendes Bedürfnis danach verspürt. Wenn Ihre Brüste voller Milch sind, ist es besser, vor dem Stillen etwas davon abzupumpen. Nachts muss nicht abgepumpt werden. Lesen Sie in unserem Artikel unten, wie Sie die Laktostase belasten können.
Es besteht keine Notwendigkeit, den Alkoholkonsum einzuschränken. Salbei, Hopfenzapfen und Blattaufguss helfen, die Milchbildung zu reduzieren. Nussbaum, Knoblauch (bis zu 5 Gramm pro Tag). Wir sollten jedoch nicht vergessen, dass ungewöhnliche Pflanzenprodukte den Geschmack der Milch leicht verändern können und das Baby sich weigern wird, sie zu essen.
Ein so verbreitetes Heilmittel wie Kohlblatt kann einer Frau mit Laktostase erhebliche Hilfe leisten. Erstens erwärmt eine dichte Schicht das Gewebe und verbessert seine Blutversorgung. Zweitens wirken die von der Pflanze freigesetzten Wirkstoffe abschwellend, schmerzstillend und gefäßerweiternd. Vor dem Gebrauch wird empfohlen, die Blattadern abzuschneiden, damit der Saft schneller aufgenommen werden kann. Es ist am besten, Kohlblätter nach dem Füttern des Babys aufzutragen. Nach dem Waschen und Trocknen kann es direkt in die BH-Körbchen gelegt werden. Dieses Blatt sollte nach zwei Stunden gewechselt werden, es gibt keine Kontraindikationen für die Verwendung.
Heilmittel wie Alkoholkompressen und Kampferöl sowie alle anderen Erwärmungsmethoden werden derzeit nicht empfohlen, da sie eine Mastitis verursachen oder die Milchbildung vollständig stoppen können.
Traumeel-Gel hat praktisch keine Kontraindikationen – ein Produkt auf Basis pflanzlicher Inhaltsstoffe. Es lindert Schwellungen, Schmerzen und Entzündungen und verbessert die Funktion der Milchgänge. Zur Laktostase wird das Arzneimittel zweimal täglich auf die Haut der Drüse aufgetragen; es ist für Mutter und Kind ungefährlich. In diesem Fall ist keine Kompresse erforderlich, das Gel wird einfach auf die gewaschene Haut aufgetragen.
Wie kann man die während der Laktostase auftretende Temperatur senken, ohne dem Baby zu schaden? Es ist akzeptabel, Medikamente wie Paracetamol oder Nurofen zu verwenden. Sie können kein Aspirin, nichtsteroidale entzündungshemmende Medikamente und Analgin einnehmen.
Die Behandlung der Laktostase zu Hause basiert auf der Verwendung von Volksheilmitteln, die von Generationen russischer Frauen getestet wurden, und auf modernen Geräten. Es besteht aus drei Prinzipien:
Eine der notwendigen Voraussetzungen zur Verbesserung des Wohlbefindens ist eine erhöhte Position der Drüse. Für Frauen ist es besser, spezielle Still-BHs zu verwenden, die die Brüste stützen und den Druck auf breite Träger verteilen. Wenn die Brust frei hängt, sind hervorragende Voraussetzungen für einen Milchstau gegeben.

Sie müssen mehrere bequeme Positionen finden und diese abwechseln.
![]()
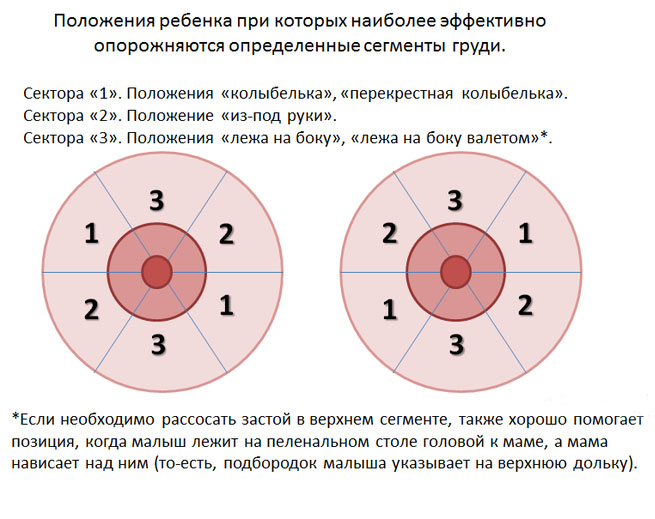
1. Baby auf Mama
2. Überhang

1. Auf der Hand liegen
2. Unter der Hand
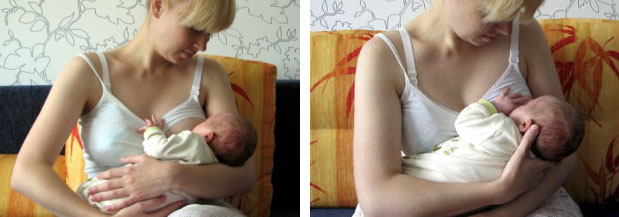
1. Wiege
2. Kreuzwiege
Die sogenannte Laktostase-Belastung kommt dann zum Einsatz, wenn einfache Methoden nicht helfen; wird vor dem Füttern des Babys mindestens alle zwei Stunden durchgeführt:
Was tun, wenn Hausmittel gegen Laktostase nicht helfen? An welchen Arzt soll ich mich wenden? Normalerweise hilft eine Besuchskrankenschwester oder ein Kinderarzt, der Mutter und Kind besucht und den Stillprozess überwacht, bei der Lösung solcher Probleme. Wenn Heimmethoden wirkungslos sind, kann Ihr Arzt Ihnen Physiotherapie oder Medikamente verschreiben.
Physiotherapeutische Methoden sind für Frauen und Kinder sicher, schmerzlos und sehr hilfreich bei der Wiederherstellung der Laktation. Normalerweise werden Ultraschall, Elektrophorese von Arzneimitteln, Ultrahochfrequenzen (UHF) und Darsonval verwendet. Diese Verfahren können in der Entbindungsklinik beginnen, wenn sofort ein Problem mit der Ernährung auftritt.
Für die Behandlung zu Hause können Sie im Medtekhnika-Shop ein Elektrophoresegerät erwerben. Sie können Dimexid, Troxevasin und andere Medikamente zur Verbesserung der Durchblutung verwenden, jedoch nur nach Rücksprache mit Ihrem behandelnden Arzt.
Um die Entleerung der Drüse zu verbessern, wird Oxytocin vor dem Füttern oder Abpumpen intramuskulär verschrieben. Um zu verhindern, dass dieses Medikament schmerzhafte Kontraktionen der Gebärmutter verursacht, wird No-shpa eine halbe Stunde vor der Injektion auch intramuskulär verabreicht.
Um das Wasservolumen zu erhöhen und dadurch die Flüssigkeitsmenge im Körper zu verringern, werden Diuretika (Furosemid, Hydrochlorothiazid) verschrieben.
Um die Milchproduktion zu reduzieren, werden Dostinex oder Parlodel verschrieben. Sie werden buchstäblich für ein bis zwei Tage verschrieben, bei längerer Einnahme können solche Medikamente die Milchbildung vollständig unterdrücken. Auch bei schwerer Laktostase, die viele Autoren als solche betrachten Ausgangsform Bei Mastitis werden Penicillin-Antibiotika eingesetzt, die für das Kind unbedenklich sind. Sie werden verschrieben, um die Entwicklung einer pyogenen Mikroflora im Bereich der Stagnation zu verhindern.
Es scheint, wie kann es zu einer Milchstagnation in verkümmerten Brustdrüsen bei Männern kommen? Es stellt sich heraus, dass solche Fälle durchaus vorkommen, wenn auch sehr selten. Sie sind meist mit der Freisetzung von Milch unter dem Einfluss des Hormons Prolaktin verbunden. Es wird bei Männern als Folge eines gutartigen oder bösartigen Tumors der Hypophyse, einer Drüse im Gehirn, ausgeschüttet. Darüber hinaus kommt es manchmal zu einer Milchproduktion aufgrund eines Mangels an Testosteron – dem männlichen Sexualhormon, Lungentumoren, Hypothyreose, übermäßigem Gebrauch von Antidepressiva, Verapamil und anderen Medikamenten.
In diesen Fällen beginnen Männer, eine kleine Menge Milch abzusondern. Da ihre Drüsen keine gut entwickelte Struktur haben, kann die Milch im Inneren stagnieren, begleitet von den gleichen Symptomen wie bei Frauen: Anschwellen der Drüse, Bildung einer schmerzhaften Verdichtung darin.
Die Behandlung der Laktostase bei Männern besteht in der Behandlung der Grunderkrankung. Sie haben weniger Einschränkungen bei der medikamentösen Beendigung der Laktation durch hormonelle Medikamente.
Laktostase ist eine Erkrankung der Brustdrüse während des Stillens und ist durch eine Verstopfung eines oder mehrerer Milchgänge gekennzeichnet. Mütter haben in der Regel keine Schwierigkeiten, das Problem zu lösen, an welchen Arzt sie sich wegen Laktostase wenden sollen, da auch ein Kinderarzt bei diesem Problem helfen kann. Die Krankheit tritt häufig bei Frauen auf, die gegen die Grundprinzipien des Stillens verstoßen, über die der Gynäkologe während der Schwangerschaft informieren muss.
Die Behandlung der Laktostase wird von einem Arzt mit mammologischem oder gynäkologischem Profil durchgeführt. Sie müssen ihn sofort kontaktieren, sobald Symptome des pathologischen Prozesses auftreten. Diese beinhalten:
Wenn Sie Laktostase haben, gehen Sie lieber zum Arzt, als zu versuchen, die Krankheit auf eigene Faust loszuwerden, da das Infektionsrisiko und die Komplikationen einer Mastitis hoch sind. Darüber hinaus kann das Baby aufgrund einer Verstopfung der Milchgänge nicht normal stillen, weshalb regelmäßig Milchnahrung verabreicht werden muss. Eine ungünstige Folge solcher Fütterungsunterbrechungen ist die Verweigerung der Muttermilch.
Der Arzt diagnostiziert die Krankheit anhand einer klinischen Untersuchung und zusätzlicher Forschungsmethoden (Labor und Instrument).
Nach der Diagnose wird sofort eine Behandlung verordnet, da Muttermilch ein hervorragender Nährboden für pathogene Bakterien ist
Frauen sollten so früh wie möglich, am ersten Tag der Entwicklung des klinischen Bildes der Laktostase, einen Arzt aufsuchen.
Zur Behandlung der Laktostase verwendet der Arzt ein spezielles Gerät, mit dem Sie Milch abpumpen können. Bei leichter Pathologie reichen solche Maßnahmen in der Regel aus, um das Problem zu lösen. Der Arzt muss die Frau jedoch über die Ursachen der Krankheit und Methoden zu ihrer Vorbeugung informieren.

Eine stillende Mutter muss den Anweisungen eines Spezialisten folgen, um einen Rückfall zu vermeiden:
Eine viel schwerwiegendere Laktostase wird von einem Arzt behandelt, wenn Anzeichen einer Entzündung und Infektion vorliegen. In diesem Stadium des Krankheitsverlaufs ist es notwendig, der Therapie antibakterielle Medikamente hinzuzufügen Stillen stoppt vorübergehend. Eine Mastitis kann auch durch einen Abszess oder eine Zellulitis kompliziert werden, was einen chirurgischen Eingriff erfordert. Daher sollte eine Frau bei den ersten Anzeichen einer Laktostase einen Arzt aufsuchen.
Laktostase ist eine Milchstagnation, die aufgrund einer Verstopfung des Milchgangs auftritt, die normalerweise in einer Brustdrüse auftritt.
Milch sammelt sich in der Brust, da diese schlecht entleert wird und sich ein Milchpfropfen im Milchgang befindet.
Zunächst kommt es zu einer Schwellung des Drüsengewebes, die sich in einer Verdickung des Brustbereichs äußert.
Bleibt die Milch über längere Zeit in einem verstopften Milchgang, reagiert der Körper der Frau auf die darin enthaltenen Proteine als Fremdstoffe. Es kommt zu einer Abstoßungsreaktion: Die Körpertemperatur steigt, es treten Schmerzen und Rötungen der verdichteten Stelle auf.
Dies ist keine Infektionskrankheit und keine Reaktion des Körpers auf Unterkühlung („eine Erkältung in der Brust“). Dies ist eine Folge eines gestörten Milchflusses.
In seltenen Fällen führt einer der unten aufgeführten Gründe zu einer Laktostase. Damit es zu einer Milchstagnation kommt, müssen mehrere Faktoren „kombiniert“ werden.
Die Laktostase entwickelt sich allmählich. Wenn es nicht innerhalb von drei bis vier Tagen beseitigt wird, entwickelt es sich zu einer nichtinfektiösen Mastitis – einer Entzündung des Brustgewebes. Milch durchdringt das Drüsengewebe und ist ein guter Nährboden für Bakterien, die sich aktiv zu vermehren beginnen. Drei Tage nach Beginn der nichtinfektiösen Mastitis entwickelt sich eine infektiöse Mastitis, die ohne Antibiotika nicht geheilt werden kann. Daher muss die Laktostase in den ersten drei bis fünf Tagen nach ihrem Auftreten behandelt werden, um ihre Komplikationen nicht zu behandeln.
Bei der Laktostase steigt die Temperatur im Achselbereich an, gemessen in der Ellenbogenbeuge und in der Leistenfalte bleibt sie jedoch normal. Wenn sich eine Mastitis entwickelt hat, ist die Körpertemperatur in allen Bereichen erhöht.
 An wen soll ich mich wenden?
An wen soll ich mich wenden?Wenn eigenständige Versuche zur Bewältigung der Laktostase erfolglos bleiben, sollten Sie sich an einen Gynäkologen wenden oder eine Stillberaterin einladen. Bei den ersten Anzeichen einer Mastitis sollten Sie sofort einen Gynäkologen kontaktieren.
Stillzeit
Mit dem Stillen kann man nicht aufhören! Einige Aspekte müssen geändert werden.
Nichtmedikamentöse Methoden zur Beseitigung der Laktostase
Nach dem Stillen können kalte Kompressen auf die Brust gelegt werden. Sie helfen, Verdichtungsbereiche zu lösen und Brustschmerzen zu lindern.
Kohlblattkompresse: Das Kohlblatt wird mit einem Hammer ein wenig geschlagen, damit sich der Kohlsaft besser löst, und in den BH gelegt. Sie müssen darauf achten, dass das Blatt die Brustwarze nicht bedeckt und der Kohlsaft nicht in die Brust gelangt. Wenn Kohlsaft in die Milch gelangt, kann dies bei Ihrem Baby Bauchschmerzen verursachen.
Honigkuchenkompresse: Honig mit mischen Roggenmehl um einen festen Teig zu machen. Auf die schmerzende Stelle auftragen.
Vor der nächsten Fütterung wird die Kompresse entfernt, die Brust mit warmem Wasser gespült und dem Baby gegeben. Nach dem Füttern wird die Kompresse wiederholt.
Sie können keine Kompressen mit Wodka, Kampferalkohol oder Ethylalkohol herstellen. Diese Stoffe beeinträchtigen die Milchabgabe aus der Brust. Sie unterdrücken die Ausschüttung des Hormons Oxytocin, das dafür verantwortlich ist, dass Milch aus der Brustdrüse gedrückt wird.
Physiotherapeutische Methoden
Die Ultraschalltherapie ist die wirksamste Methode, um Klumpen zu zerstören, die den Milchgang verstopfen. Nach dem Verzehr wird die Milchbildung jedoch deutlich reduziert. Daher müssen Sie sich auf ein oder zwei Verfahren beschränken.
Beeinträchtigt die Milchbildung nicht und kann die Laktostase beseitigen:
Medikamente
Bei Fieber oder starken Schmerzen können Sie ein Medikament auf Basis von Paracetamol oder Ibuprofen einnehmen. Sie sind mit dem Stillen kompatibel.
Für Kompressen an der Verdichtungsstelle wird eine spezielle Lösung verwendet; die Lösung wird im Verhältnis 1:1 mit kaltem kochendem Wasser verdünnt, mit einem Wattepad oder Mulltupfer angefeuchtet und zwischen den Fütterungen auf die schmerzende Stelle aufgetragen.
Antibiotika werden zur Laktostase nicht verschrieben, sie werden zur Behandlung von Mastitis eingesetzt.
Mastitis ist eine infektiöse Entzündung der Brustdrüsen, die am häufigsten bei Frauen nach der Geburt auftritt und mit dem Stillen einhergeht.
Laktationsmastitis (im Zusammenhang mit dem Stillen) ist für 95 % aller entzündlichen Erkrankungen der Brustdrüse bei Frauen verantwortlich. Eine Mastitis, die nicht mit dem Stillen einhergeht, ist viel seltener und kann sogar bei Männern und Neugeborenen auftreten.
Am häufigsten entwickelt sich eine Laktationsmastitis 2–3 Wochen nach der Geburt aufgrund einer Milchstagnation in der Brustdrüse – Laktostase. Eine pathologische Laktostase wird oft als Anfangsstadium einer Mastitis angesehen. Milchstagnation trägt zur Entwicklung einer Infektion bei, die durch Mikroschäden sowie durch die Milchgänge der Brustwarze des Neugeborenen während der Fütterung in die Drüse gelangt. Wenn die Milch längere Zeit in der Brust stagniert, beginnen sich darin Bakterien aktiv zu vermehren, was zur Entstehung einer Entzündung führt.
Eine Mastitis entwickelt sich meist am 3.–4. Tag der Laktostase. Durch die rechtzeitige Beseitigung der Milchstagnation ist es in der Regel möglich, einer Mastitis vorzubeugen.
Die Entwicklung von Mastitis-Symptomen erfolgt schnell, innerhalb weniger Stunden. Ohne Behandlung verschlechtert sich der Zustand allmählich, die Symptome verschlimmern sich und die Temperatur steigt.
Die Anfangsstadien einer Laktationsmastitis können meist mit einfachen Maßnahmen behandelt werden: Massage, Umstellung von Fütterungs- und Pumptechniken sowie Physiotherapie. Spätstadien der Krankheit sind sehr schwierig und erfordern Antibiotika, Entwöhnung des Kindes und einen chirurgischen Eingriff. Nach der Operation bleiben oft raue Narben zurück, die das Aussehen der Brustdrüse beeinträchtigen und Frauen dazu zwingen, sich an plastische Chirurgen zu wenden.
Die Heimtücke der Laktationsmastitis liegt darin, dass ihre Anfangsstadien sehr schnell und unmerklich in eitrige übergehen. Daher sollten Sie bei den ersten Anzeichen einer Brusterkrankung sofort einen Arzt aufsuchen, um Komplikationen und eine langfristige lähmende Behandlung zu vermeiden.
Mastitis tritt meist einseitig auf, meist rechts. Die Manifestationen einer Mastitis hängen vom Stadium der Erkrankung ab. Da das Brustgewebe reich an Blutgefäßen, Milchgängen und Fettgewebe ist, breitet sich die Infektion sehr schnell in der gesamten Brustdrüse aus, ohne auf ihrem Weg auf natürliche Hindernisse zu stoßen, die Stadien folgen aufeinander.
Die Symptome im Anfangsstadium der Mastitis sind serös und unterscheiden sich kaum von der Laktostase:
Das seröse Stadium der Mastitis wird durch ein infiltratives Stadium ersetzt – während die Symptome bestehen bleiben, wird ein Verdichtungsbereich in der Drüse identifiziert, der beim Abtasten stark schmerzt. In diesem Stadium kann die Mastitis ohne Operation gestoppt und das Infiltrat zur Auflösung gezwungen werden.
Ohne Behandlung verwandeln sich die serösen und infiltrativen Stadien der Mastitis innerhalb von 3–4 Tagen in eitrig. Wenn das Drüsengewebe eitert, verschlechtert sich der Gesundheitszustand stark: Die Temperatur steigt, die Schmerzen verstärken sich und die Schwellung der Brustdrüse nimmt zu. Abhängig von den individuellen Merkmalen kann sich im Gewebe ein Abszess bilden – ein durch eine Kapsel oder eine Phlegmone begrenzter Abszess – eine diffuse eitrige Entzündung der Drüse ohne klare Grenzen. Im letzteren Fall ist eine Mastitis besonders gefährlich.
Die direkte Ursache einer Mastitis sind in der Regel Bakterien – Staphylococcus aureus oder andere Mikroben, die auf der Oberfläche der menschlichen Haut vorkommen. Die Infektion gelangt über Mikroschäden an der Brustwarze oder den Ausführungsgängen der Milchgänge in die Brustdrüse. Es wird angenommen, dass die Infektionsquelle das Neugeborene selbst sein könnte, das die Mikroben beim Füttern auf die Mutter überträgt.
Wenn die Milchdrüsen regelmäßig entleert werden (beim Füttern und/oder Abpumpen), haben Bakterien keine Zeit, sich zu vermehren. Wenn die Milch stagniert, vermehren sich Mikroben und erhöhen ihre Viskosität, was die Laktostase verschlimmert. Die weitere Entwicklung der Infektion führt zu einer eitrigen Entzündung der Brustdrüse.
Primäre (physiologische) Laktostase (Milchstagnation) tritt am häufigsten bei Frauen nach der ersten Geburt auf, was mit einer beeinträchtigten Vorbereitung der Brustdrüsen auf die Nahrungsaufnahme einhergeht.
Am 3.–4. Tag nach der Geburt kommt zwar plötzlich Milch, aber die Milchdrüsen sind noch nicht bereit, sie aufzunehmen. Eine übermäßige Dehnung der Milchgänge führt zu deren Entzündung und Schwellung. Milch wird nur sehr schwer freigesetzt, so dass ein Neugeborenes nur schwer selbstständig saugen kann und es möglicherweise das Stillen verweigert, was den Prozess noch verschlimmert.
Werden zu diesem Zeitpunkt nicht die notwendigen Maßnahmen ergriffen, kommt es innerhalb weniger Stunden zu einer pathologischen Laktostase. Seine Symptome:
Wenn die Milch richtig abgepumpt wird, ist eine schnelle Verbesserung des Wohlbefindens zu beobachten, was bei einer bereits entwickelten Mastitis nie der Fall ist. Darüber hinaus können Sie bei der Messung in der rechten und linken Achselhöhle einen deutlichen Unterschied der Körpertemperatur feststellen: Auf der Seite, auf der die Brust stärker angespannt und schmerzhaft ist, steigt das Thermometer höher. Mit der Entwicklung einer Mastitis wird dieser Unterschied nicht mehr bestehen. Allerdings kann nur ein Spezialist das Stadium der pathologischen Laktostase zuverlässig von einer Mastitis unterscheiden.
Wenn bei Ihnen nach der Geburt die oben beschriebenen Symptome auftreten, suchen Sie schnellstmöglich Hilfe auf. In der Entbindungsklinik können Sie sich zu jeder Tageszeit an die diensthabende Hebamme wenden, die Ihnen beim „Abpumpen“ Ihrer Brüste hilft und Ihnen sagt, wie Sie es in Zukunft selbst tun können. Darüber hinaus bringt Ihnen die Hebamme Massagetechniken bei, die dazu beitragen, die Milchgänge zu erweitern und den Abfluss der Milch aus der Drüse zu ermöglichen.
Wenn Sie Ihren Arzt aufsuchen, erzählen Sie ihm unbedingt von Ihren Brustproblemen. Der Arzt wird die Brustdrüsen untersuchen, Ihnen Empfehlungen geben und möglicherweise eine zusätzliche Behandlung, beispielsweise Physiotherapie, verschreiben.
Wenn sich bei Ihnen nach der Entlassung aus der Entbindungsklinik eine Milchstagnation entwickelt hat, suchen Sie medizinische Hilfe bei einem Gynäkologen oder einer Stillspezialistin in einer Geburtsklinik auf.
Die Bekämpfung der Laktostase ist unter ärztlicher Aufsicht notwendig. Andernfalls verschwenden Sie möglicherweise Zeit und bemerken den Moment, in dem sich die Laktostase zu einer Mastitis entwickelt, nicht.
Chronische Mastitis ist eine seltene Erkrankung, die bei Frauen in jedem Alter auftreten kann, meist nach einer akuten Mastitis. Der Grund dafür, dass der Prozess chronisch wird, ist eine falsche oder unvollständige Behandlung. Bei dieser Erkrankung bilden sich in der Brustdrüse ein oder mehrere eitrige Hohlräume. Manchmal öffnen sich Hohlräume durch die Haut und es bilden sich Fisteln – Durchgänge, durch die regelmäßig Eiter abfließt. Eine chronische Mastitis erfordert eine chirurgische Behandlung.
Manche Frauen neigen zu Milchstau und der Entwicklung einer Mastitis. Zu den Faktoren, die die Wahrscheinlichkeit dieser Erkrankungen erhöhen, gehören:
In diesen Fällen müssen Sie den Zustand der Brustdrüsen nach der Geburt, insbesondere in den ersten 2–3 Wochen, bis zur endgültigen Stillzeit besonders sorgfältig überwachen.
Eine Mastitis außerhalb der Stillzeit tritt am häufigsten bei Frauen im Alter von 15–45 Jahren auf:
Die unmittelbare Ursache einer nicht-laktationsbedingten Mastitis ist in der Regel eine Infektion. Bakterien können über den Blutkreislauf aus chronischen Entzündungsherden im Körper in die Brustdrüsen gelangen, beispielsweise bei chronischer Mandelentzündung, Blasenentzündung. Darüber hinaus kann eine Mastitis außerhalb der Laktation eine Folge einer Verletzung, einschließlich eines Brustwarzenpiercings, sein.
Diese Krankheit kann bei Kindern beiderlei Geschlechts auftreten und ist mit hormonellen Veränderungen verbunden. Nach der Geburt bleibt im Körper des Kindes noch einige Zeit ein hoher Spiegel mütterlicher Hormone erhalten. Wenn ihre Werte sinken (normalerweise 4–10 Tage nach der Geburt), kann es beim Baby zu einer Schwellung der Brustdrüsen und sogar zu einem milchigen Ausfluss kommen. An sich ist eine physiologische Drüsenschwellung bei Neugeborenen nicht behandlungsbedürftig und verschwindet von selbst.
Doch während dieser Zeit sind die Milchdrüsen des Babys sehr anfällig. Bei einer Infektion kann sich eine Mastitis entwickeln. Das Eindringen von Bakterien wird durch Nichtbeachtung von Hygienevorschriften, Reiben der Brustdrüsen, Versuche, Milch aus ihnen herauszudrücken, Windeldermatitis und Hautkrankheiten begünstigt. Die Entwicklung einer neonatalen Mastitis geht mit Fieber, Unruhe und Weinen des Kindes, Rötung und Vergrößerung der Brustdrüsen einher. Solche Symptome erfordern dringend ärztliche Hilfe.
Wenn bei Ihnen Symptome einer Milchstagnation oder einer Mastitis auftreten, sollten Sie so schnell wie möglich einen Arzt aufsuchen. Dies kann ein Geburtshelfer-Gynäkologe in einer Geburtsklinik, einer Klinik oder einer bezahlten Klinik sein. Darüber hinaus kann in der Entbindungsklinik, in der Sie entbunden haben, Hilfe bei der Entstehung von Laktostase und Mastitis geleistet werden. Wenn es nicht möglich ist, einen Gynäkologen aufzusuchen, wenden Sie sich an einen Chirurgen. Auch die Diagnose und Behandlung von Mastitiden liegt in seinem Kompetenzbereich.
Grundlage für die Diagnose einer Mastitis ist die Untersuchung der Brustdrüse. Das Gefühl kann schmerzhaft sein, aber der Arzt benötigt dies, um das Stadium des Prozesses und die weitere Behandlungstaktik zu bestimmen. Im Falle einer Laktostase kann der Arzt während der Untersuchung die Brust „dekantieren“, was sofort Linderung bringt.
Als zusätzliche Untersuchung ist Folgendes vorgeschrieben:
Je früher Sie medizinische Hilfe in Anspruch nehmen, desto einfacher, kürzer und effektiver wird die Behandlung sein. Das Auftreten von Mastitissymptomen sollte immer ein Grund sein, schnellstmöglich einen Arzt aufzusuchen. Denken Sie daran, dass eine Mastitis nicht von alleine verschwindet, sondern im Gegenteil schnell fortschreitet und dazu führen kann, dass Sie innerhalb weniger Tage Ihre Brüste verlieren. Denn nährstoffreiche Muttermilch ist ein idealer Brutkasten für pyogene Mikroben.
Verzögern Sie auf keinen Fall die Zeit und verlassen Sie sich auf Volksmethoden und Ratschläge von „erfahrenen“ Freunden. Kohlblätter, Honigkuchen oder Urintherapie blieben nur deshalb in Erinnerung, weil sie früher, als es noch keine Antibiotika und andere wirksame Medikamente gab, die einzigen Hilfsmittel waren.
In der Behandlung der postpartalen Mastitis liegen inzwischen viele Erfahrungen vor. Zu diesem Zweck werden sowohl nichtmedikamentöse Methoden als auch Medikamente eingesetzt. Eitrige Stadien einer Mastitis erfordern unbedingt eine chirurgische Behandlung. Darüber hinaus ist das therapeutische und ästhetische Ergebnis umso besser, je früher die Operation durchgeführt wird.
Nach der Position der offiziellen russischen Medizin ist es notwendig, mit dem Stillen aufzuhören, wenn sich eine Mastitis entwickelt. Während der Behandlung wird das Kind entwöhnt und umgesiedelt künstliche Ernährung. In Ausnahmefällen, im Stadium einer serösen Mastitis, kann der Arzt das Stillen mit einer gesunden Brust gestatten. Allerdings sind die infiltrativen und vor allem eitrigen Stadien eindeutig ein Hinweis darauf, mit der Nahrungsaufnahme aufzuhören.
Ein Kind von der Brust zu entwöhnen ist für jede Mutter eine sehr unangenehme Maßnahme, denn es gibt nichts Gesünderes für ein Baby als Muttermilch. Mit der Entwicklung einer Mastitis ist eine solche Maßnahme jedoch notwendig. Das Weiterfüttern kann dem Baby schaden, weil:
Auch das Weiterstillen einer Frau mit Mastitis ist mit Komplikationen behaftet, denn:
Darüber hinaus ist das Füttern bei Mastitis ein äußerst schmerzhafter Vorgang, der weder der Mutter noch dem Kind Freude bereitet.
Mittlerweile kann man im Internet und manchmal sogar in Stillkursen Empfehlungen zum Stillen um jeden Preis lesen oder hören. Solche Ratschläge ermutigen Frauen und sie stillen trotz Schmerzen und Leiden weiter, zum Schaden für sich selbst und das Kind.
Tatsächlich verwechseln die Autoren solcher Ratschläge das Stadium der Laktostase, in dem es notwendig ist, weiter zu füttern, mit Mastitis. Zur Laktostase vollständige Fütterung und Milch abpumpen - beste Medizin. Während und nach der Entleerung der Brustdrüse kommt es zu einer echten Linderung. Bei einer Mastitis hingegen löst allein der Gedanke an das reflexartige Füttern den Prozess der Milchproduktion aus, was den Zustand verschlimmert. Daher sollte die Frage des Stillens erst nach einer vollständigen Diagnose und Bestimmung des Krankheitsstadiums von einem Arzt entschieden werden.
Seröse und infiltrative Stadien der Mastitis werden konservativ – ohne Operation – behandelt. Zur Behandlung kommen Medikamente sowie Physiotherapie zum Einsatz.
Die Milch wird alle 3 Stunden abgepumpt. Drücken Sie zuerst die schmerzende Brust aus und dann die gesunde. Ihr Arzt kann Ihnen vor dem Abpumpen krampflösende Mittel (Medikamente, die die Milchgänge erweitern) in Form von Tabletten oder Injektionen verschreiben.
Manchmal wird vor dem Pumpen eine Novocain-Blockade der Brustdrüse durchgeführt. Dazu wird mit einer langen, dünnen Nadel eine Lösung eines Anästhetikums (Novocain) in das Weichgewebe hinter der Brustdrüse injiziert – eine Substanz, die die Nervenimpulse von der Drüse zum Gehirn unterbricht. Nach der Blockade verschwinden die Schmerzen für eine Weile, die Milchgänge öffnen sich, was das Abpumpen deutlich erleichtert. In der Regel werden der Anästhesielösung Antibiotika zugesetzt, um ihre therapeutische Konzentration in der Muttermilch zu erreichen.
Eine physiotherapeutische Behandlung ist bei Laktostase und Mastitis äußerst wirksam. In nicht-eitrigen Stadien der Mastitis kommen Ultraschall, Mikrowellen und UV-Bestrahlung zum Einsatz. Physiotherapie hilft, Entzündungen und Schmerzen in der Drüse zu lindern, die Milchgänge zu erweitern, den Prozess der Milchsekretion zu verbessern und deren Stagnation in der Drüse zu verhindern.
Antibiotika sind ein wesentlicher Bestandteil der Mastitisbehandlung. Für eine bessere Wirkung werden antibakterielle Medikamente als intramuskuläre oder intravenöse Injektionen verschrieben. Während der Behandlung kann der Arzt das Antibiotikum auf der Grundlage der Ergebnisse einer bakteriologischen Analyse der Milch und eines Antibiotika-Empfindlichkeitstests ändern.
Um die Genesung zu beschleunigen und das Risiko eitriger Komplikationen zu verringern, ist es notwendig, die Milchproduktion vorübergehend zu reduzieren. Zu diesem Zweck werden spezielle Medikamente gegen Mastitis verschrieben.
Im Stadium der serösen und infiltrativen Mastitis ist die Milchproduktion etwas reduziert und gehemmt. Wenn innerhalb von 2-3 Tagen nach Beginn der komplexen Behandlung keine Besserung zu beobachten ist und ein hohes Risiko für Komplikationen besteht, kann der Arzt Ihnen raten, die Einnahme vollständig abzubrechen und die Laktation zu unterdrücken. Hierzu ist eine schriftliche Einwilligung von Ihnen erforderlich.
Die Entscheidung über die Wiederaufnahme der Stillzeit trifft der Arzt nach Abschluss der Behandlung in Abhängigkeit von Ihrem Wohlbefinden und den Testergebnissen. Bei eitriger Mastitis wird immer empfohlen, die Laktation zu unterdrücken.
Zusätzlich zu den Hauptmedikamenten werden bei der Behandlung von Mastitis weitere Medikamente eingesetzt, die eine stärkende, entzündungshemmende und immunmodulatorische Wirkung haben.
Bei der Entwicklung eitriger Mastitisformen ist immer eine chirurgische Behandlung erforderlich. Die Operation wird unter Vollnarkose durchgeführt. Je nach Lage und Größe des Abszesses führt der Chirurg einen oder mehrere Schnitte in der Brustdrüse durch. Durch diese Schnitte werden Eiter und abgestorbenes Gewebe entfernt. Anschließend wird die Wunde mit einer antiseptischen Lösung gewaschen und Drainagen installiert – Schläuche, durch die die Wunde gewaschen, Medikamente verabreicht und Wundsekret nach der Operation entfernt wird.
Die Operation wird in der Regel mit einer Naht abgeschlossen. Wenn die postoperative Phase gut verläuft, werden die Nähte am 8.–9. Tag entfernt. Nach der Operation werden Antibiotika und Physiotherapie verschrieben, um die Wundheilung zu verbessern.
Die Grundlage für die Vorbeugung von Mastitis ist der rechtzeitige Kampf gegen Milchstau, die richtige Technik des Fütterns, Pumpens und Pflegens der Brustdrüsen.
Die physiologischen Mechanismen der Milchbildung, ihrer Ansammlung in der Brust und ihrer Freisetzung während der Fütterung sind sehr komplex. Für ihre ordnungsgemäße Ausbildung ist eine enge Verbindung zwischen Mutter und Kind sehr wichtig. Daher sind die ersten Maßnahmen zur Vorbeugung einer Mastitis:
Jede Frau sollte nach der Geburt lernen, richtig zu stillen. Bei unsachgemäßer Ernährung steigt das Risiko von rissigen Brustwarzen, Milchstau (Laktostase) und in der Folge einer Mastitis.
Eine Frau sollte von ihrem behandelnden Geburtshelfer, Gynäkologen oder ihrer Hebamme in die richtigen Ernährungstechniken eingewiesen werden. Bei Fragen zum Stillen können Sie sich an das Personal der Entbindungsklinik wenden.
Grundregeln des Stillens:
1. Vor dem Füttern müssen Sie duschen oder sich bis zur Hüfte mit warmem Wasser und Babyseife waschen; Ihre Brüste können Sie nur mit Wasser waschen, um die Haut Ihrer Brustwarzen nicht auszutrocknen.
2. Sie sollten eine bequeme Position einnehmen: Sitzen oder Liegen, damit Ihre Muskeln nicht müde werden und Sie Ihre Körperhaltung nicht durch Unterbrechung der Fütterung ändern müssen.
3. Sie müssen das Baby sicher mit der Hand neben sich halten und sicherstellen, dass es nicht herunterfällt, selbst wenn Sie beim Füttern einschlafen. Dazu können Sie ein Kissen unter den Arm legen oder die Bettkante mit einem Deckenkissen abgrenzen.
4. Beim Füttern sollte der ganze Körper des Babys der Mutter zugewandt sein, Kopf und Rücken sollten auf einer Linie liegen, der Mund des Babys sollte sich gegenüber der Brustwarze befinden. Das Kind sollte seinen Kopf frei bewegen können, um es sich bequem zu machen.
5. Der wichtigste Punkt ist das richtige Anlegen an die Brust beim Stillen. Das Baby sollte mit weit geöffnetem Mund an der Brust anliegen, nicht nur an der Brustwarze, sondern an den meisten Brustwarzen Warzenhof- Warzenhöfe. Beim Saugen sollte die Unterlippe des Babys nach außen gedreht sein.
6. Wenn das Baby rhythmisch und tief saugt, sich keine Sorgen macht, die Wangen nicht aufbläht oder würgt und Sie beim Saugen keine Schmerzen verspüren, dann ist alles in Ordnung.
7. Wenn es notwendig ist, das Füttern zu unterbrechen, ziehen Sie die Brust nicht aus dem Mund des Babys, da dies zu Verletzungen der Brustwarze führen kann. Um die Brust schmerzfrei zu entfernen, drücken Sie sanft mit dem Finger auf die Brust in der Nähe der Lippen des Babys, dann lässt sich die Brustwarze leicht lösen.
8. Nach dem Füttern muss die restliche Milch abgepumpt werden. Treten Laktostasephänomene auf, wird das Baby zunächst auf die schmerzende Brust aufgetragen.
Bei Laktostase ist der manuelle Abdruck effektiver, obwohl dies ein sehr arbeitsintensiver und manchmal schmerzhafter Prozess ist.
Die Haut der Brustdrüsen, insbesondere der Papillenring, ist sehr anfällig; Infektionen können durch Hautläsionen in die Brustdrüse eindringen. Daher müssen Sie die folgenden Regeln einhalten:
Zusätzliche Beratung zum Thema Stillen und Mastitis-Vorbeugung erhalten Sie in der Geburtsklinik oder in der Kinderklinik.
Laktostase- Dies ist eine Verletzung des Milchabflusses aus der Brustdrüse während des Stillens. Am häufigsten geschieht dies, wenn Milch eintrifft, oder wenn zum ersten Mal Milch einfließt, oder wenn Sie bereits zu Hause sind, oft 3 Wochen nach der Geburt, aber ein ähnliches Problem kann in jeder Stillzeit auftreten. Sehr oft erfahren Frauen erst, was es ist, wenn sie ihr Baby von der Brust entwöhnen.
Besonders häufig kommt es in den ersten Tagen nach der Geburt zu einer Beeinträchtigung des Milchflusses während des Stillens, allerdings befindet sich die Frau in der Regel noch in der Entbindungsklinik und Ärzte helfen ihr bei der Bewältigung. Die Hebamme zeigt Ihnen das richtige Abpumpen und verschreibt Ihnen bei Bedarf Physiotherapie und Medikamente, die den Milchfluss fördern.
Die Gründe für das Auftreten solcher Störungen nach der Geburt und beim Milchfluss liegen darin, dass mehr Flüssigkeit vorhanden ist, als das Baby benötigt, und dadurch ein Teil davon stagniert. Bei einer stillenden Mutter kann es jedoch auch aus anderen Gründen auftreten.
Falsche Stillunterwäsche, die die Brüste zusammendrückt, und eine falsche Stilltechnik können zu einer Störung des Milchabflusses aus einem Brustlappen führen, und dann ist auch diese Komplikation möglich. Beim Stillen sollten Sie den Brustwarzenbereich nicht mit den Fingern (Schere) einklemmen, da dies den Milchfluss stört.
Häufige Verstöße quälen Frauen mit Mastopathie. Tatsache ist, dass bei der Mastopathie in den Brustdrüsen faseriges Gewebe wächst, das eine sehr dichte Struktur aufweist und die Milchdrüsengänge komprimieren kann, wodurch der Milchabfluss gestört wird. Bei einer stillenden Mutter entsteht dies durch die Bildung eines sogenannten Milchpfropfens, bei dem der Milchgang verstopft ist und die Milch nicht mehr frei fließen kann. Dies ist die Hauptursache der Erkrankung.
Was auch immer die Gründe für den Verstoß sein mögen, er muss sehr ernst genommen werden, da er zu Mastitis, einer Entzündung der Brustdrüse, führen kann.
Symptome:
Auftreten eines Knotens in der Brust
- erhöhte Körpertemperatur (bei einer Temperatur über 38 - suchen Sie sofort einen Arzt auf, handelt es sich um eine Mastitis?)
- Schweregefühl, Völlegefühl in der Brust, später Brennen und schließlich Schmerzen.
- In fortgeschrittenen Fällen wird die Haut rot, und dann kann es selbst für einen Arzt schwierig sein, ohne Ultraschall und Tests festzustellen, ob es sich um Laktostase oder Mastitis handelt.
Warum entsteht ein Knoten in der Brust?
Es entsteht nicht sofort eine Stagnation in der gesamten Brustdrüse, sondern die Milch bleibt in einzelnen Lappen zurück. Das liegt an der Struktur Brustdrüse Es besteht aus vielen Lappen, von denen jeder einen Gang hat, der im Bereich der Brustwarze mündet. Und aus allen außer einem kann die Milch frei fließen; dieser mit Milch verstopfte Lappen ist in der Brust zu spüren. Am häufigsten sind die Lappen der Brustdrüse betroffen, die sich im unteren äußeren Teil befinden. Danach verschwindet der Knoten, aber wenn die Frau nicht behandelt wurde und eine Mastitis vermieden wurde, kann das Brustgewebe so stark geschädigt werden, dass anstelle eines normalen Läppchens ein durch eine Narbe degenerierter Knoten zurückbleibt.
Ein weiteres sehr charakteristisches Symptom ist Fieber. Wenn Sie vermuten. Da mit den Brustdrüsen nicht alles in Ordnung ist, kann eine hohe Temperatur entweder darauf zurückzuführen sein, dass nicht fließende Milch den Brustlappen zerstört und eine Entzündung verursacht, oder weil sich eine Mastitis zu entwickeln beginnt, d. h. Mikroben haben sich der Entzündung angeschlossen, und jetzt kann alles passieren. Wenn es ohne ernsthafte rechtzeitige Behandlung schlimm endet, müssen Sie sich einer Operation unterziehen.
Wichtig: Messen Sie während der Stillzeit nicht die Temperatur im Achselbereich, sie kann hier auch normal während des Milchflusses erhöht sein. Messen Sie es immer an der Ellenbeuge. Im Gegensatz zu hohen Temperaturen bei einer Erkältung spüren Sie diesen Temperaturanstieg möglicherweise nicht; der Zustand bleibt recht gut.
Es lohnt sich zu wissen, wie man Laktostase von Mastitis unterscheidet, da es sich im zweiten Fall bereits um eine eitrig-entzündliche Erkrankung handelt, die eine Behandlung mit Antibiotika und bei späterer Behandlung eine chirurgische Behandlung erfordert, da sich in der Brust ein Abszess bildet.
Mastitis ist sehr gefährlich und entwickelt sich schnell, in der Regel dauert es 2-3 Tage, bis auf ein Skalpell nicht mehr verzichtet werden kann. Es kann sich entweder als Folge einer Stagnation oder unabhängig voneinander entwickeln. Seine Symptome sind die gleichen: Engegefühl in der Brust und Fieber. Wenn es jedoch im ersten Fall nicht sofort auftritt und zunächst nur beim Drücken auf den Knoten vorhanden ist, schmerzt die Brust bei Mastitis sehr und die Haut über dem Knoten wird rot und wird sehr schnell heiß. Wenn Sie den Flüssigkeitsstau in der Brust zwei Tage lang nicht verkraften können, ist das Risiko einer Mastitis sehr hoch. Da Sie die damit verbundenen Gefahren kennen, werden Sie keine kostbaren Stunden mit der Selbstmedikation verschwenden und sofort einen Arzt aufsuchen.
Es kommt oft vor, dass eine stillende Frau zum ungünstigsten Zeitpunkt einen Knoten in ihrer Brust entdeckt und nicht sofort einen Arzt aufsuchen kann. In den meisten Fällen können Sie dieses Leiden jedoch selbst beseitigen, indem Sie rechtzeitig mit dem Abpumpen und der Brustmassage beginnen.
Abpumpen ist eine Notwendigkeit und Aussagen, dass die Milch sowieso ausbrennt, sind nicht wahr. Ja, je mehr Milch abgepumpt wird, desto mehr Milch wird gebildet, aber die Aufgabe besteht nicht darin, die gesamte Milch abzupumpen, sondern das stagnierende Läppchen der Brustdrüse freizugeben.
Auch wenn Sie das Vorliegen von Abflussstörungen vermuten, muss das Füttern fortgesetzt werden, Ihr Kind ist in einer solchen Situation Ihr bester Arzt und beim Füttern müssen Sie Positionen einnehmen, die dabei helfen, die Milchdrüse in den Bereichen, in denen sich Milch angesammelt hat, von der Milch zu befreien. Beispielsweise ist die Handfütterung oft wirksam. Tatsache ist, dass das Baby beim Saugen die Lappen der Brustdrüse, die dem Druck seines Unterkiefers standhalten, besser von der Milch befreit. Bei Frauen, die während des Stillens ständig unterschiedliche Positionen einnehmen, kommt es seltener zu Stagnation; es lohnt sich, alle möglichen Fütterungstechniken zu beherrschen. Vor dem Füttern ist es ratsam, die schmerzende Brust abzupumpen und das Baby von dort aus zu füttern, damit es besser mit einer Milchstagnation zurechtkommt.
Wie drücke ich mich richtig aus?
Fassen Sie mit der gleichen Hand die Brustdrüse mit der Dichtung, so dass sie in Ihrer Handfläche liegt, der Daumen liegt oben, der Rest stützt sich ab und heben Sie sie an. In dieser Position öffnen sich die Ausführungsgänge der Brustdrüse an den Stellen, an denen sie normalerweise am häufigsten betroffen sind.
Wie kann die Laktostase behoben werden?
Ihre Finger, Zeigefinger und Daumen, ruhen nicht auf der Brustwarze selbst, sondern auf der Isola. Unter der Brustwarze spüren Sie eine holprige Oberfläche – das sind die Milchdrüsengänge. Es ist nicht nötig, an der Brustwarze selbst zu ziehen; drücken Sie aus, während Sie diese „Klumpen“ unter der Brustwarze massieren. Die Milch fließt schmerzfrei und die Brustwarze wird nicht verletzt. Gleichzeitig wird mit der anderen freien Hand der Verdichtungsbereich von außen bis zur Mitte der Brustdrüse massiert und so von der Milch befreit. Normalerweise spritzt die Milch in starken Strahlen heraus, wenn alles effizient genug gemacht wird. Am Ende des Artikels gibt es ein Video, wie man es richtig macht.
Das Abpumpen wird erleichtert, indem Sie 20–30 Minuten vor dem Stillen eine No-Spa-Tablette einnehmen, ein Heizkissen auf die Brust legen und nach dem Stillen abpumpen. Sie können dies unter einer warmen Dusche tun, es hilft auch (ab dem zweiten Tag nach Ausbruch der Krankheit können Sie Ihre Brust nicht mehr erwärmen).
Es ist einer Frau nicht immer möglich, sofort zu lernen, wie man richtig abpumpt; jede schwangere Frau muss neben ihren zahlreichen Mitgiften auch daran denken, eine gute Milchpumpe zu kaufen. Heute ist ihre Auswahl sehr reichhaltig, daran sollte man nicht sparen.
In der Apotheke finden Sie Milchpumpen in den unterschiedlichsten Preiskategorien. Von winzigen altmodischen Exemplaren mit Birne, die überhaupt nicht wirken und die Brustdrüse verletzen, bis hin zu teuren, hochwertigen Kreationen von AVENT und anderen, mit einem weichen Silikonkissen, das die Saugbewegungen eines Kindes nachahmt.
Wenn der Kampf innerhalb von ein oder zwei Tagen mit unterschiedlichem Erfolg weitergeht, sich immer wieder Milch ansammelt, die Körpertemperatur wieder ansteigt, Sie die Krankheit nicht alleine überwinden können, entscheiden Sie gemeinsam mit Ihrem Arzt über die weitere Behandlung.
Eine der Fragen, die einer stillenden Mutter nach einem Abfluss Kopf bereitet, ist, an welchen Arzt sie sich wenden soll?
Mit diesem Problem beschäftigen sich nicht nur Gynäkologen und Mammologen, zunächst kann ein beobachtender Kinderarzt helfen. Sie können sich an einen Gynäkologen, Mammologen oder Kinderarzt wenden, je nachdem, wessen Beratung schneller möglich ist. Wenn Sie eine Mastitis vermuten, müssen Sie sich von einem Chirurgen untersuchen lassen.
Zu den von Ihrem Arzt verordneten Behandlungsoptionen gehören sowohl Medikamente als auch Physiotherapie. Lassen Sie uns auf alle Optionen eingehen. In der Regel wird eine komplexe Therapie empfohlen, Sie müssen jedoch verstehen, dass das Hauptziel der Behandlung darin besteht, die Brüste von der Milchstagnation zu befreien, und dass alle verwendeten Behandlungsmethoden nichts anderes sind, als der Mutter bei diesem manchmal komplexen Prozess zu helfen.
Salben und Kompressen zur Laktostase
Ziel aller Salben und Kompressen ist es, die Schwellung der Brustdrüse zu reduzieren und die verkrampften Milchgänge zu entspannen, sodass die Milch besser fließen kann. Die Salbe sollte außerdem entzündungshemmend sein und nicht giftig sein, da die Bestandteile jeder Salbe über die Haut aufgenommen werden können und das Baby an der Brust saugt und alles hineinkommt. Darüber hinaus können stark riechende Salben zu einer Brustverweigerung führen.
Was werden sie also am häufigsten verwendet:
Traumeel
Traumeel S, die am häufigsten verwendete Salbe. Dies ist ein homöopathisch sicheres Arzneimittel, das Schwellungen und Rötungen lindern kann und für das Kind ungefährlich ist. Traumeel hat keinen starken Geruch; Sie können die Brust jedes Mal nach dem Abpumpen einfetten, aber bevor Sie die Brust dem Baby geben, müssen Sie sie mit warmem Wasser waschen, damit kein Tropfen Salbe in das Baby gelangt.
Vishnevsky-Salbe
Es lohnt sich definitiv nicht, Vishnevsky-Salbe zu verwenden. Die Wirkung der Salbe ist ein starker Blutstrom in die damit bestrichene Stelle, was zu einem schnellen Übergang zum „Mastitis“-Stadium führen kann. Die Salbe enthält Birkenteer und andere Substanzen, die einen starken, spezifischen Geruch haben. Auch nach dem Abwaschen der Salbe mit Seife werden Sie den Geruch nicht los und verlieren damit Ihren wichtigsten Verbündeten: Das Kind verweigert mit hoher Wahrscheinlichkeit das Stillen.
Malavit
Malavit-Salbe ist in vielen Familien zu einem erstaunlichen und unverzichtbaren Helfer für alle Gelegenheiten geworden. Es kann auch verwendet werden, es ist sicher, und was am wichtigsten ist: Vergessen Sie nicht, es vor dem Stillen von der Brust abzuwaschen. Verwenden Sie es zwischen den Mahlzeiten und schmieren Sie den wunden Bereich nach dem Abpumpen der Milch. Es lindert Schwellungen und Entzündungen.
Kampferöl
Kampferöl ist zur Behandlung dieses Problems aufgrund des stechenden Geruchs nicht sehr geeignet, das Kind kann die Brust verlassen, es ist besser, es nicht zu riskieren, obwohl es selbst helfen könnte. Aber unsere Aufgabe besteht in erster Linie darin, die Brüste abzupumpen, und niemand weiß, wie das besser geht als Kinder.
Dimexid
Es ist strengstens verboten, Kompressen mit Dimexid herzustellen. Aufgrund seiner nachgewiesenen Toxizität ist die Verwendung dieses Stoffes in der Kinderpraxis verboten, während Dimexid leicht über die Haut aufgenommen wird, was bedeutet, dass das Kind es mit der Milch erhält.
Magnesia
Magnesia in 10-ml-Ampullen wird in der Apotheke verkauft. Es ist sicher für Sie und Ihr Baby und hat keinen Geruch. Sie können es bedenkenlos für Kompressen verwenden, da es Gewebeschwellungen gut lindert. Vor dem Füttern reicht es aus, einfach die Brust auszuspülen (Magnesium ist bei oraler Einnahme schwach und das Baby kann Durchfall entwickeln, wenn es es schmeckt). Legen Sie nach dem Abpumpen Ihrer Brüste zwischen den Mahlzeiten eine mit Magnesium getränkte Gaze in Ihren BH.
Oxytocin
Oxytocin-Injektionen werden in Entbindungskliniken häufig eingesetzt. Es verbessert nicht nur den Milchfluss, sondern fördert auch die Kontraktion der Gebärmutter einer gebärenden Frau, ein doppelter Vorteil: Sie sollten die Injektion nicht ablehnen. Sie können es nicht zu Hause anwenden und je weiter Sie von der Geburt entfernt sind, desto weniger wirksam ist dieses Mittel. Oxytocin ist für Kinder sicher.
Pillen
Wenn eine stillende Frau eine verstopfte Brust hat, werden Tabletten nicht verwendet, es sei denn, es ist notwendig, die Stillzeit vollständig zu stoppen. In einer solchen Situation wurde noch kein besseres Mittel als Bromocriptin erfunden. Bei bestimmungsgemäßer Einnahme der Tabletten stoppt die Laktation innerhalb weniger Tage. Es ist klar, dass diese Behandlungsmethode für Frauen, die weiterhin stillen möchten, absolut nicht geeignet ist.
Antibiotika
Antibiotika können nur dann von einem Arzt verschrieben werden, wenn die Gefahr einer akuten eitrigen Mastitis besteht. Das Medikament der Wahl ist Erythromycin, da mit seiner Anwendung das Stillen fortgesetzt werden kann und es gleichzeitig gegen die meisten Mikroben, die Mastitis verursachen, wirksam ist.
Wie kann man die Temperatur durch Laktostase senken?
Durch Milchstau entsteht eine hohe Temperatur, die sofort abnimmt, sobald die Brust davon befreit wird. Die Einnahme von Paracetamol ist möglich, aber wirkungslos. Um die Temperatur zu senken, müssen Sie Ihre Brüste abpumpen.
Die Ultraschallbehandlung ist die häufigste Methode. In der Regel werden 3-4 Eingriffe verordnet; zur Physiotherapie wird die Brustdrüse über den Knoten mit dem Sensor eines Ultraschallgeräts massiert, danach muss die Milch sofort abgepumpt werden. In der Regel geht es sehr leicht ab. Es wird nicht empfohlen, Ihr Kind mit dieser Milch zu füttern, d die Praxis, in der die Behandlung durchgeführt wurde.
Wenn Sie zu Hause ein Vitafon-Gerät haben, können Sie es zur Behandlung nutzen. Sie können auch nicht mehr als drei Eingriffe einmal täglich durchführen und dem Kind keine Milch geben.
Warum ist die Anzahl der Verfahren so begrenzt?
Gerade in den Fällen, in denen Physiotherapie in Anspruch genommen wurde, kommt es zu wenig Milch und je mehr Sitzungen es gab, desto leichter kann man später das Stillen verlieren.
Zu den beliebtesten Heilmitteln in der Volksmedizin gehörte Kohlblatt. Die Anwendung erfolgte wie folgt: Ein sauberes Weißkohlblatt aus der Mitte des Kohlkopfes wurde mit einem Nudelholz geschlagen, bis Saft austrat, und auf die Brust aufgetragen.
Ein weiteres bekanntes Heilmittel ist Honigkuchen. Sie können eine Kombination aus Kohlblatt und Honigkuchen verwenden, indem Sie das geschlagene Kohlblatt mit Honig einfetten und auf die Brust auftragen. Eine solche Kompresse linderte Entzündungen und Schwellungen, jetzt muss man sich nicht mehr um Kohl kümmern, es gibt ausgezeichnete homöopathische Mittel, die damit viel besser zurechtkommen.
Wichtig: Sie müssen Ihren Alkoholkonsum einschränken! Vermeiden Sie Unterkühlung. Stützen Sie Ihre Brüste beim Stillen von unten und kühlen Sie Ihre Brüste nach dem Stillen ab. Füttern Sie nach Bedarf, schlafen Sie nicht auf dem Bauch und wachen Sie beim Füttern in der Nacht unbedingt auf, auch wenn das Baby nicht weint.
Um in den ersten Tagen nach der Geburt in der Entbindungsklinik nicht zu erraten, wie Sie mit diesem Problem umgehen sollen, sollten Sie sich unbedingt im Voraus eine hochwertige Milchpumpe kaufen. Ein Vakuumsauger reicht aus, solange er bequem ist und die Brustwarzen nicht verletzt.