

स्तन ग्रंथियां एक "दर्पण" हैं, जो अप्रत्यक्ष रूप से महिला के शरीर की संपूर्ण स्थिति को दर्शाती हैं। इस अंग की रूपरेखा डॉक्टरों के ध्यान का एक करीबी उद्देश्य है, क्योंकि कई बीमारियों में यह छाती में होता है कि पहले परिवर्तन दिखाई देते हैं। 10वें संशोधन के रोगों का अंतर्राष्ट्रीय वर्गीकरण - आईसीडी 10 कोड संख्या 60-64 के तहत स्तन ग्रंथियों के रोगों को जोड़ता है। यह पैथोलॉजी का एक समूह है जो विकास के कारणों और तंत्र के संदर्भ में भिन्न हैं, विशेष संख्या वाले डॉक्टरों द्वारा एन्क्रिप्ट किया गया है। उनका क्या मतलब है, और अपने स्वास्थ्य के बारे में पूरी जानकारी रखने के लिए मेडिकल एन्क्रिप्शन में कैसे खो जाना नहीं है?
आईसीडी 10 (संख्या 60-64) स्तन ग्रंथियों के रोग सावधानीपूर्वक सांख्यिकीय विश्लेषण के अधीन हैं। यह एकीकृत वर्गीकरण पेश किए जाने के कारणों में से एक है। विश्व स्वास्थ्य संगठन के नवीनतम आंकड़ों के अनुसार, दुनिया की महिला आबादी में 40% तक महिलाएं मास्टोपाथी से पीड़ित हैं, और सभी मामलों में से आधे से अधिक (58% तक) स्त्री रोग संबंधी विकारों से जुड़े हैं। विशेष रूप से रुचिकर तथ्य यह है कि कई स्तन रोग भी पूर्वकाल की स्थिति हैं। स्तन कैंसर से रुग्णता और मृत्यु दर की आवृत्ति हर साल बढ़ रही है, भले ही उनके शुरुआती निदान के क्षेत्र में चिकित्सा में भारी प्रगति हुई हो और प्रभावी उपचार. शेर के मामलों का हिस्सा विकसित देशों में होता है।

ICD नंबर 10 का अंतरराष्ट्रीय स्तर पर स्वीकृत वर्गीकरण भी हमारे देश में उपयोग किया जाता है। इसके आधार पर, हैं:
· एन 60 - स्तन ग्रंथि की सौम्य वृद्धि। मास्टोपैथी इसी समूह से संबंधित है।
· एन 61 - भड़काऊ प्रक्रियाएं। इनमें कार्बुनकल, मास्टिटिस, फोड़ा प्रमुख हैं।
· एन 62 - स्तन ग्रंथि का इज़ाफ़ा।
एन 63 - छाती में वॉल्यूमेट्रिक प्रक्रियाएं, अनिर्दिष्ट (गांठें और पिंड)।
· N64 - अन्य विकृति।
इन बीमारियों में से प्रत्येक के अपने कारण, विशेषता नैदानिक चित्र, निदान और उपचार के तरीके हैं। आइए अब इसके बारे में बात करते हैं।
रोग की परिभाषा 1984 में विश्व स्वास्थ्य संगठन के विशेषज्ञों द्वारा वापस की गई थी। यह उपकला और संयोजी ऊतक के बीच असामान्य संबंधों की उपस्थिति के साथ स्तन के ऊतकों में प्रतिगामी और प्रगतिशील दोनों परिवर्तनों द्वारा प्रकट रोग तंत्र के संयोजन के रूप में सौम्य डिसप्लेसिया की विशेषता है। इसके अलावा, परिभाषा के अनुसार, एक महत्वपूर्ण संकेत स्तन में फाइब्रोसिस, अल्सर और प्रसार जैसे परिवर्तनों का गठन है। लेकिन निदान करने के लिए यह प्राथमिक लक्षण नहीं है, क्योंकि। यह हमेशा उपलब्ध नहीं होता है।
रोग विभिन्न तरीकों से खुद को प्रकट कर सकता है। लेकिन मुख्य लक्षणों को प्रतिष्ठित किया जा सकता है:
· स्तन ग्रंथियों में सुस्त दर्द, जो अक्सर मासिक धर्म की शुरुआत से पहले बढ़ जाता है। मासिक धर्म के रक्तस्राव के बीत जाने के बाद, दर्द आमतौर पर कम हो जाता है।
विकिरण - बाहर दर्द का फैलाव स्तन ग्रंथि. अक्सर मरीजों की शिकायत होती है कि कंधे, कंधे के ब्लेड या बांह में दर्द होता है।
स्तन में शिक्षा की उपस्थिति या इसकी संरचना का संघनन। यह लक्षण उन रोगियों द्वारा निर्धारित किया जा सकता है जो अपने स्वास्थ्य की स्थिति के प्रति चौकस हैं और नियमित रूप से स्पर्श करते हैं।
दूसरी विधि शल्य चिकित्सा है, जो गांठदार रूप के लिए संकेतित है। हटाए गए गठन एटिपिकल कैंसर कोशिकाओं की उपस्थिति को बाहर करने के लिए अनिवार्य हिस्टोलॉजिकल परीक्षा के अधीन हैं। उपचार के बाद पूर्वानुमान अनुकूल है।
ICD-10 नंबर 61 स्तन रोगों में शामिल हैं: फोड़ा, कार्बुनकल और मास्टिटिस, जिसे इस समूह में सबसे आम विकृति माना जाता है।
मास्टिटिस एक भड़काऊ बीमारी है। स्तन की हार अक्सर एकतरफा होती है, और केवल दुर्लभ मामलों में (10% से अधिक नहीं) दोनों स्तन ग्रंथियों तक फैली होती है। रोग का कारण दो मुख्य कारक हैं जो एक दूसरे को ओवरलैप करते हैं:
पहला दूध के बहिर्वाह का उल्लंघन है;
दूसरा रोगजनक या सशर्त रूप से रोगजनक माइक्रोफ्लोरा का जोड़ है।
प्रारंभ में, रोग सड़न रोकनेवाला (बाँझ) सूजन के प्रकार के अनुसार आगे बढ़ता है। हालांकि, बहुत जल्दी, शाब्दिक रूप से एक दिन में, दूध स्राव के ठहराव और एक अनुकूल तापमान की स्थिति में, माइक्रोफ़्लोरा सक्रिय हो जाता है। इस प्रकार जीवाणु सूजन का चरण शुरू होता है।
सभी महिलाओं में क्लिनिकल तस्वीर लगभग एक जैसी होती है। पहला लक्षण तापमान में उच्च मूल्यों (38 - 39 डिग्री सेल्सियस) में तेज वृद्धि है। इसके अलावा, स्तन ग्रंथियों में से एक की त्वचा की लाली जुड़ती है, और फिर गंभीर दर्द होता है। जैसे-जैसे समय बीतता है, वे केवल मजबूत होते जाते हैं। गंभीर सूजन और समय पर उपचार की कमी के साथ, सेप्सिस बहुत जल्दी विकसित होता है - एक घातक जटिलता।
निदान एनामेनेस्टिक, उद्देश्य और प्रयोगशाला डेटा के आधार पर स्थापित किया गया है। आमनेसिस से यह पता चला है कि महिला स्तनपान कर रही है। एक नियम के रूप में, यदि आप बच्चे को लगातार एक ही स्थिति में रखते हैं तो जोखिम बढ़ जाता है। इस मामले में, ग्रंथि का अधूरा खालीपन होता है। एक वस्तुनिष्ठ परीक्षा सूजन ग्रंथि के हाइपरिमिया, इसकी मामूली वृद्धि, साथ ही तालु पर तेज दर्द को दर्शाती है। रक्त में एक प्रयोगशाला अध्ययन उच्च मूल्यों के साथ ल्यूकोसाइटोसिस प्रकट करता है।
प्रारंभिक अवस्था में, रूढ़िवादी (दवा) उपचार भी प्रभावी होता है। मुख्य स्थिति दूध की पूरी तरह से अभिव्यक्ति है। इन उद्देश्यों के लिए, एक स्तन पंप सबसे अच्छा समाधान नहीं है, इसे हाथ से करना सबसे अच्छा है। रोगी अपने दम पर प्रक्रिया कर सकता है, लेकिन अक्सर, गंभीर दर्द के कारण, विशेष रूप से प्रशिक्षित लोगों की ओर मुड़ना आवश्यक होता है। दवाओं में से व्यापक स्पेक्ट्रम एंटीबायोटिक दवाओं की मदद का सहारा लेते हैं। आमतौर पर ये उपाय पूरी तरह से ठीक होने और आगे की रिकवरी के लिए पर्याप्त होते हैं। स्तनपान.
रोगियों की सबसे बड़ी गलती यह है कि वे अपने स्वयं के शरीर में होने वाले परिवर्तनों पर ध्यान नहीं देते हैं और डॉक्टरों के पास नहीं जाते हैं, हार्मोनल असंतुलन, एक नए चक्र की शुरुआत या रजोनिवृत्ति की निकटता को बीमारियों के लिए जिम्मेदार ठहराते हैं। समय के साथ, दर्द एक निरंतर दर्दनाक चरित्र पर ले जाता है। सावधानीपूर्वक आत्म-पल्पेशन के साथ, रोगी छाती में गठन का पता लगा सकता है, जो अक्सर डॉक्टर को देखने के लिए एक कारण के रूप में कार्य करता है।
मुख्य अनुसंधान विधियाँ:
शिकायतों का संग्रह
अनामनेस्टिक डेटा का आकलन;
प्रयोगशाला अनुसंधान विधियों (सामान्य नैदानिक रक्त परीक्षण, यूरिनलिसिस, जैव रासायनिक रक्त परीक्षण या ट्यूमर मार्कर परीक्षण);
वाद्य तरीके (अल्ट्रासाउंड, मैमोग्राफी, बायोप्सी)।
सभी स्तन रसौली शल्य चिकित्सा उपचार के अधीन हैं। हटाने के बाद, 100% मामलों में जैविक सामग्री को हिस्टोलॉजिकल परीक्षा के लिए भेजा जाता है, जो एक सटीक निदान और आगे के उपचार की आवश्यकता को स्थापित करता है।
इस समूह में शामिल हैं:
गैलेक्टोसेले - स्तन ग्रंथि की मोटाई में एक पुटी, दूध से भरा हुआ;
स्तनपान के बाद समावेशी परिवर्तन;
दुद्ध निकालना अवधि के बाहर निप्पल से स्राव;
उलटा निप्पल
मास्टोडीनिया एक ऐसी स्थिति है जिसे व्यक्तिपरक रूप से माना जाता है। यह छाती में बेचैनी की विशेषता है। वे लगातार या रुक-रुक कर उपस्थित हो सकते हैं।
स्त्रीरोग विशेषज्ञ और ऑन्कोलॉजिस्ट के बीच काम करने की रणनीति में प्राथमिकता स्थान स्तन रोगों की रोकथाम के लिए प्रचार है। इनमें सामाजिक विज्ञापन, विभिन्न चिकित्सा ब्रोशर, रिसेप्शन पर रोगियों के साथ निवारक बातचीत, स्वस्थ जीवन शैली की लोकप्रियता में वृद्धि, साथ ही विश्व स्तन कैंसर दिवस की स्वीकृति शामिल है।
रोग के विकास के जोखिम को कम करने के लिए, साथ ही प्रारंभिक अवस्था में इसे न चूकने के लिए, निम्नलिखित नियमों का पालन किया जाना चाहिए:
धूम्रपान और शराब पीने से मना करना;
तीव्र रोगों का उपचार, साथ ही पुरानी अवस्था में छूट के चरण को लम्बा करना;
निवारक परीक्षा उत्तीर्ण करना, विशेष रूप से 35 वर्ष से अधिक आयु;
हर 4-6 महीने में कम से कम एक बार घर पर स्तन ग्रंथियों का स्वयं-पल्पेशन करना।

ICD-10 या मास्टोपाथी के अनुसार सौम्य स्तन डिसप्लेसिया स्तन ग्रंथियों (सौम्य ट्यूमर) का एक रोग है। यह विभिन्न हार्मोनल विकारों के दौरान ऊतक वृद्धि के परिणामस्वरूप प्रकट होता है और 2 प्रकार होते हैं: गांठदार (एकल संघनन) औरफैलाना मास्टोपैथी(कई नोड्स के साथ)।मास्टोपैथी मुख्य रूप से प्रजनन आयु की महिलाओं में होती है। इस घटना की व्याख्या करना आसान है। हर महीने, एक युवा शरीर में, हार्मोन एस्ट्रोजेन और प्रोजेस्टेरोन के प्रभाव में आवधिक परिवर्तन होते हैं, जो न केवल मासिक धर्म चक्र को प्रभावित करते हैं, बल्कि स्तन ऊतक (क्रमशः कोशिका विभाजन की उत्तेजना और अवरोध) को भी प्रभावित करते हैं। हार्मोनल असंतुलन, एस्ट्रोजेन की अधिकता के कारण, ऊतक प्रसार की ओर जाता है, अर्थात। मास्टिटिस के लिए।इसके अलावा, प्रोलैक्टिन के असामयिक उत्पादन, लैक्टेशन के हार्मोन से रोग हो सकता है (यह आमतौर पर गर्भावस्था और स्तनपान के दौरान प्रकट होता है)।मास्टोपाथी का विकास विटामिन की कमी, आघात, गर्भपात, वंशानुगत प्रवृत्ति, पुरानी बीमारियों आदि को भड़का सकता है।आप मास्टोपैथी की उपस्थिति को अपने आप महसूस कर सकते हैं। यह स्तन ग्रंथि में दर्द का कारण बनता है, स्तन वृद्धि, सूजन और सख्तता के साथ। कभी-कभी निप्पल से डिस्चार्ज भी हो सकता है। ऐसे संकेत मिलने पर तुरंत विशेषज्ञ से संपर्क करना चाहिए।
दवा मास्टोपैथी का इलाज हार्मोनल (गेस्टेजेन्स, एस्ट्रोजेन इनहिबिटर, एंटीस्ट्रोजेन, एण्ड्रोजन के साथ किया जाता है, जो इंटरनेशनल क्लासिफायर ऑफ डिजीज, आईसीडी -10 के अनुसार इस्तेमाल किया जाता है) और गैर-हार्मोनल ड्रग्स मैबस्टन।गांठदार मास्टोपाथी के लिए सर्जिकल हस्तक्षेप का उपयोग किया जाता है और इसका निदान दो प्रकारों में किया जाता है: सेक्टोरल रिसेक्शन (इस मामले में, स्तन क्षेत्र के साथ ट्यूमर को हटा दिया जाता है) और एन्यूक्लिएशन (केवल ट्यूमर को हटा दिया जाता है)। स्तन कैंसर का संदेह होने पर सर्जरी का संकेत दिया जाता है, ट्यूमर या एकल पुटी तेजी से बढ़ता है।जीवनशैली शीघ्र स्वस्थ होने को प्रभावित करती है। उपचार की अवधि के दौरान, चाय और कॉफी की खपत को सीमित करना बेहतर है, आहार में विटामिन युक्त अधिक सब्जियां और फल शामिल करें, बुरी आदतों को छोड़ दें, थर्मल प्रक्रियाएं (उदाहरण के लिए, स्नान या सौना में), और आरामदायक अंडरवियर पहनें। . निदान(मैमोलॉजिस्ट) में कई चरण होते हैं:लापरवाह और खड़े होने की स्थिति में स्तन ग्रंथियों का टटोलना, निपल्स की परीक्षा, लिम्फ नोड्स और थायरॉयड ग्रंथि का टटोलना;
मैमोग्राफी - स्तन ग्रंथियों का एक्स-रे;
. स्तन में रसौली की संरचना और स्थान का सटीक निर्धारण करने के लिए अल्ट्रासाउंड;
. बायोप्सी - ओंकोजीन के लिए ऊतक की परीक्षा;
. हार्मोनल अध्ययन, यकृत की परीक्षा और विशेषज्ञों का परामर्श (स्त्री रोग विशेषज्ञ, ऑन्कोलॉजिस्ट)।
हम साइट पर उन सभी पाठकों का स्वागत करते हैं जो इस बारे में अधिक जानना चाहते हैं कि मास्टोपैथी क्या है और यह बीमारी किस प्रकार की हो सकती है। हमारी आज की बातचीत पैथोलॉजी के संकेतों, इसके प्रकारों और चिकित्सा के तत्वों पर विचार करने के लिए समर्पित है।
ICD-10 के लिए मास्टोपैथी कोड हाल ही में "बदला" गया है। आज यह N60 समूह (सौम्य डिस्प्लेसिया) में शामिल है। यह अकेले यह समझने में मदद करता है कि पैथोलॉजी सौम्य है। राहत की सांस लेते हुए, आइए "माइक्रोस्कोप के तहत" बीमारी को देखें, यानी अधिक विस्तार से।
इसका दूसरा नाम है - फाइब्रोसिस्टिक डिजीज। यह एक बीमारी नहीं है, बल्कि ग्रंथियों के ऊतकों में परिवर्तन से जुड़ी स्तन ग्रंथियों की कई विकृति है। परिवर्तनों का आधार संयोजी ऊतक और उपकला तत्वों के बीच संबंध का उल्लंघन है।
इस बीमारी के विकसित होने की संभावना 40-45 वर्ष की आयु में अधिकतम होती है, शरीर में हार्मोनल परिवर्तन के समय, बच्चे के जन्म के कार्यों की समाप्ति की तैयारी।
रोग के वर्गीकरण का सबसे प्रसिद्ध संस्करण रोग स्थितियों के तीन उपसमूहों की पहचान करता है:
मास्टोडीनिया गंभीर दर्द सिंड्रोम की विशेषता है। पैथोलॉजी की ऐसी अभिव्यक्तियों के साथ, एनाल्जेसिक दवाओं का संकेत दिया जाता है।
फाइब्रोएडीनोमैटोसिस का फैलाना रूप फैलाना संरचनाओं और अल्सर का विकास है। इसे 4 रूपों में प्रस्तुत किया गया है:
 फाइब्रोएडीनोमैटोसिस का एक स्थानीयकृत या गांठदार रूप ग्रंथि के एक अलग खंड में एक रसौली की उपस्थिति की विशेषता है। ट्यूमर ग्रंथि संबंधी ऊतक की पूरी मात्रा तक नहीं फैलता है। यदि स्थानीय एडेनोमैटोसिस के लक्षण पाए जाते हैं, तो बायोप्सी की सिफारिश की जाती है। कैंसर को बाहर करने के लिए सामग्री का नमूना लेना आवश्यक है।
फाइब्रोएडीनोमैटोसिस का एक स्थानीयकृत या गांठदार रूप ग्रंथि के एक अलग खंड में एक रसौली की उपस्थिति की विशेषता है। ट्यूमर ग्रंथि संबंधी ऊतक की पूरी मात्रा तक नहीं फैलता है। यदि स्थानीय एडेनोमैटोसिस के लक्षण पाए जाते हैं, तो बायोप्सी की सिफारिश की जाती है। कैंसर को बाहर करने के लिए सामग्री का नमूना लेना आवश्यक है।
रोग का मुख्य लक्षण घने संरचनाओं की उपस्थिति है स्तन ग्रंथि:
इस तरह के गठन दर्द रहित हो सकते हैं, मासिक धर्म के दौरान बढ़े हुए दर्द के साथ थोड़ा दर्दनाक, मासिक धर्म के दौरान गंभीर दर्द के साथ दर्दनाक। फाइब्रोसिस्टिक रोग के विशिष्ट लक्षण हैं:
स्तन के ऊतकों में फाइब्रोटिक परिवर्तनों की प्रबलता के साथ, घने रूप स्पष्ट रूप से स्पष्ट होते हैं। यदि सिस्ट की तरफ फायदा हुआ है, तो पैल्पेशन एक नकारात्मक परिणाम दे सकता है (सिस्ट पल्पेबल नहीं हैं)। अतिरिक्त परीक्षाओं की आवश्यकता होगी। 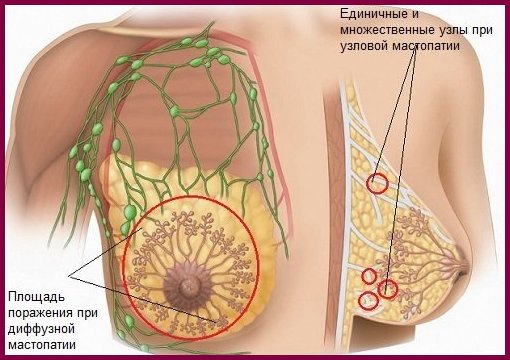
संभवतः, रोग के विकास में मुख्य भूमिका अतिरिक्त एस्ट्रोजन और प्रोजेस्टेरोन की कमी को सौंपी गई है। वयस्क महिलाओं में रोग के विकास के अतिरिक्त कारक हैं:
मानसिक स्थिति और यौन जीवन की असामंजस्यता मुख्य ड्राइविंग तंत्र है जो 30 वर्षों के बाद महिलाओं में मास्टोपैथी के लक्षणों के विकास को ट्रिगर करता है। कम उम्र की लड़कियों को शायद ही कभी इस बीमारी का पता चलता है।
अंतिम 4 कारक अक्सर बच्चों में फाइब्रोसिस्टिक रोग के विकास का कारण बनते हैं।
जीवन के पहले वर्ष के बच्चों में अनुकूली मास्टोपैथी संभव है। यह बच्चे का पहला हार्मोनल संकट है। स्थिति को पैथोलॉजी नहीं माना जाता है, दोनों लिंगों के बच्चों में होता है, चिकित्सा उपचार के बिना गुजरता है। 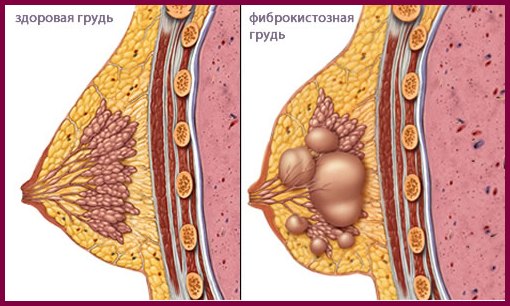
चिकित्सा में, लड़कियों में इसी तरह की घटना को सिंकैनोजेनेसिस या "छोटा यौवन" कहा जाता है। इस स्थिति के लक्षण हैं:
यदि आपकी लड़की का यौवन छोटा है, तो उसे उपचार की आवश्यकता नहीं है। लेकिन सिर्फ मामले में, पैथोलॉजी को बाहर करने के लिए, बच्चे को बाल रोग विशेषज्ञ को दिखाएं।
यदि मास्टोपैथी के लक्षण एक वर्ष के बाद भी बने रहते हैं, तो बच्चे को विशेषज्ञ को दिखाया जाना चाहिए। 3 साल बाद, हम स्पष्ट रूप से पैथोलॉजी के बारे में बात कर रहे हैं जिसके लिए चिकित्सा हस्तक्षेप की आवश्यकता है।
रोग का उपचार रूढ़िवादी या सर्जिकल हो सकता है। विशिष्ट उपाय रोग के पहचाने गए कारणों पर निर्भर करते हैं। एस्ट्रोजेन की अधिकता और स्तन में गंभीर दर्द के साथ, दवाएं निर्धारित की जा सकती हैं जो ग्रंथियों के ऊतकों (टैमोक्सीफेन) के इस हार्मोन की संवेदनशीलता को कम करती हैं। 
अंतःस्रावी रोगों और आंतरिक अंगों की विकृति के साथ, उपचार मुख्य रूप से बिगड़ा हुआ शरीर कार्यों को बहाल करने के उद्देश्य से है। इस बीमारी के उपचार में हर्बल उपचार और होम्योपैथिक तैयारी ने खुद को अच्छी तरह साबित कर दिया है। कुछ मामलों में, प्रोजेस्टेरोन की तैयारी का उपयोग किया जा सकता है।
एकल गांठदार संरचनाओं के उपचार के लिए, सर्जरी या लेजर पृथक्करण का उपयोग किया जाता है।
इसी के साथ हम आपको अलविदा कहते हैं। अपने दोस्तों के साथ अपनी रुचि की जानकारी साझा करें और हमारी साइट पर फिर से जाएँ।
N64 के उपचार के लिए सक्रिय पदार्थ स्तन ग्रंथि के अन्य रोग
सी 32 एच 40 बीआरएन 5 ओ 5
केंद्रीय और परिधीय डोपामाइन D2 रिसेप्टर्स का उत्तेजक, एक एर्गोट अल्कलॉइड व्युत्पन्न। मस्तिष्क में डोपामाइन डी 2 रिसेप्टर्स को उत्तेजित करता है। प्रोलैक्टिन वृद्धि को रोकता है और शारीरिक दुद्ध निकालना को रोकता है, मासिक धर्म समारोह को सामान्य करता है; निग्रोस्ट्रिअटल सिस्टम में डोपामिनर्जिक संचरण की सुविधा, पार्किंसनिज़्म के लक्षणों की गंभीरता को कम करता है; रक्त में सोमाटोट्रोपिन की एकाग्रता को कम करता है ...
गेस्टाजेन। कॉर्पस ल्यूटियम का हार्मोन। कूपिक हार्मोन के स्रावी चरण के कारण प्रसार चरण से गर्भाशय श्लेष्म के संक्रमण का कारण बनता है, और निषेचन के बाद एक निषेचित अंडे के विकास के लिए आवश्यक राज्य में इसके संक्रमण में योगदान देता है। गर्भाशय और फैलोपियन ट्यूब की मांसपेशियों की उत्तेजना और सिकुड़न को कम करता है, उत्तेजित करता है ...
सिंथेटिक जेनेजेन। प्रसार चरण से गुप्त चरण तक एंडोमेट्रियम के संक्रमण का कारण बनता है। ओव्यूलेशन को दबाता है। गर्भ निरोधक कार्रवाई का तंत्र मुख्य रूप से प्रजनन प्रणाली पर परिधीय गेस्टाजेनिक प्रभाव से जुड़ा हुआ है, जो मात्रा में कमी और ग्रीवा बलगम की चिपचिपाहट में वृद्धि, शुक्राणुजोज़ा की मर्मज्ञ क्षमता में कमी में व्यक्त किया गया है। ट्रांसपोर्ट को दबाता है...
गेस्टाजेन। गर्भाशय म्यूकोसा के प्रसार चरण से स्रावी चरण में परिवर्तन का कारण बनता है, और निषेचन के बाद एक निषेचित अंडे के विकास के लिए अनुकूल राज्य में इसके संक्रमण में योगदान देता है। इसमें हल्के एस्ट्रोजेनिक और एंड्रोजेनिक गुण होते हैं। गर्भाशय की मांसपेशियों की उत्तेजना और सिकुड़न को कम करता है, अंत के विकास को उत्तेजित करता है ...
विटामिन डी 2, कैल्शियम और फास्फोरस चयापचय का नियामक। कैल्शियम और फास्फोरस के लिए आंतों के उपकला की पारगम्यता को बढ़ाता है, रक्त में उनकी आवश्यक सांद्रता प्रदान करता है। हड्डी के ऊतकों के खनिजकरण को नियंत्रित करता है, साथ ही हड्डी के ऊतकों से कैल्शियम जुटाने की प्रक्रिया को भी नियंत्रित करता है। वृक्क नलिकाओं में फॉस्फेट पुन: अवशोषण को बढ़ावा देता है। इसमें संचयी...
पैंटोथेनिक एसिड की कमी के लिए क्षतिपूर्ति, एक विरोधी भड़काऊ प्रभाव है, पुनर्जनन प्रक्रियाओं को उत्तेजित करता है। शरीर में, यह एक सक्रिय मेटाबोलाइट बनाता है - पैंटोथेनिक एसिड, जो कोएंजाइम ए के संश्लेषण का एक सब्सट्रेट (एकमात्र अपरिहार्य घटक) उत्तेजक है; उत्तरार्द्ध शरीर में अम्लीकरण को उत्प्रेरित करता है, लगभग सभी चयापचय प्रक्रियाओं में भाग लेता है (ट्राइकारबॉक्सिलिक एसिड चक्र, चयापचय ...
पौधे की उत्पत्ति के साधन, एक विरोधी भड़काऊ प्रभाव है, उपकला ऊतकों के पुनर्जनन को उत्तेजित करता है।
जब मौखिक रूप से लागू किया जाता है, तो यह पेट और आंतों के श्लेष्म झिल्ली के अल्सरेटिव घावों में सुरक्षात्मक प्रभाव डालता है, जो हानिकारक कार्रवाई के विभिन्न तंत्रों के साथ अल्सरोजेनिक पदार्थों के कारण होता है।
जब बाहरी रूप से लगाया जाता है, तो यह प्यूरुलेंट डिस्चार्ज से घावों को साफ करने में मदद करता है, तेज करता है ...
बाहरी उपयोग के लिए रोगाणुरोधी एजेंट। यह रेडिएंट फंगस एक्टिनोमाइसेस फ्लेवोक्रोमोजेन्स वेर द्वारा निर्मित एक एंटीबायोटिक है। heliomycini. ग्राम पॉजिटिव और कुछ अन्य सूक्ष्मजीवों के खिलाफ सक्रिय। ...
 हाइपरप्लास्टिक सिंड्रोम के इस घटक में स्तन ग्रंथियों में उपकला, स्ट्रोमल और अन्य ऊतकों (एडिपोसाइट्स, संवहनी संरचनाओं में परिवर्तन) में संयुक्त रूप से पैथोलॉजिकल परिवर्तनों की एक विस्तृत श्रृंखला शामिल है। सामान्य सिद्धांत"फाइब्रोडेनोमैटोसिस" या "मास्टोपैथी"। यह ध्यान दिया जाना चाहिए कि स्तन ग्रंथियों में शारीरिक और रोग संबंधी परिवर्तनों के बीच अंतर करने के लिए स्पष्ट नैदानिक और रूपात्मक मानदंडों की कमी के कारण इस प्रकार के एचएस (हाइपरप्लास्टिक सिंड्रोम) का वर्गीकरण और विश्लेषण बहुत कठिन और विवादास्पद है। यह स्तन ग्रंथियों में सौम्य परिवर्तन और उनमें घातक नवोप्लाज्म के बाद के विकास के बीच संभावित संबंध के बारे में कई परस्पर विरोधी निष्कर्ष निकालता है।
हाइपरप्लास्टिक सिंड्रोम के इस घटक में स्तन ग्रंथियों में उपकला, स्ट्रोमल और अन्य ऊतकों (एडिपोसाइट्स, संवहनी संरचनाओं में परिवर्तन) में संयुक्त रूप से पैथोलॉजिकल परिवर्तनों की एक विस्तृत श्रृंखला शामिल है। सामान्य सिद्धांत"फाइब्रोडेनोमैटोसिस" या "मास्टोपैथी"। यह ध्यान दिया जाना चाहिए कि स्तन ग्रंथियों में शारीरिक और रोग संबंधी परिवर्तनों के बीच अंतर करने के लिए स्पष्ट नैदानिक और रूपात्मक मानदंडों की कमी के कारण इस प्रकार के एचएस (हाइपरप्लास्टिक सिंड्रोम) का वर्गीकरण और विश्लेषण बहुत कठिन और विवादास्पद है। यह स्तन ग्रंथियों में सौम्य परिवर्तन और उनमें घातक नवोप्लाज्म के बाद के विकास के बीच संभावित संबंध के बारे में कई परस्पर विरोधी निष्कर्ष निकालता है।
स्तन ग्रंथियों में हाइपरप्लास्टिक परिवर्तनों को वर्गीकृत करने का पहला प्रयास विशुद्ध रूप से नैदानिक संकेतों पर आधारित था, जब स्पष्ट संरचनाओं को फैलाना रूपों (मास्टोपैथी) और गांठदार (नोडोज) - एडेनोमा, फाइब्रोएडीनोमा में विभाजित किया गया था। डब्ल्यूएचओ (1984) द्वारा अपनाई गई स्तन ग्रंथियों के संबंध में एचएस की परिभाषा के अनुसार, मास्टोपाथी एक ऐसी बीमारी है जो उपकला और संयोजी ऊतक घटकों के अशांत अनुपात के साथ स्तन के ऊतकों में प्रसार और प्रतिगामी परिवर्तनों की एक विस्तृत श्रृंखला की विशेषता है।
नवीनतम संशोधन (ICD-10) के रोगों के अंतर्राष्ट्रीय सांख्यिकीय वर्गीकरण के अनुसार, रोग के कई प्रकारों की पहचान की गई है, जिन्हें तालिका में प्रस्तुत किया गया है। 4.3।
तालिका 4.3
स्तन ग्रंथियों के सौम्य डिसप्लेसिया का वर्गीकरण (ICD-10 के अनुसार)
यह ध्यान दिया जाना चाहिए कि एफएएम (फाइब्रोएडीनोमैटोसिस) की घटनाओं पर सटीक सांख्यिकीय डेटा एक समान नैदानिक मानदंडों की कमी और रोग के स्पष्ट रोगजनक वर्गीकरण के कारण उपलब्ध नहीं हैं। साथ ही, स्तन ग्रंथियों के एफएएम (फाइब्रोएडीनोमैटोसिस) की आवृत्ति का एक बहुत मोटा अनुमान रोग के एक महत्वपूर्ण फैलाव को इंगित करता है। तो, यह माना जाता है कि प्रीमेनोपॉज़ल अवधि में, सभी सौम्य स्तन रोगों के लगभग 70% में फाइब्रोएडीनोमैटोसिस होता है। शायद अधिक सटीक घटना दर कोहोर्ट अध्ययनों में परिलक्षित होती है जिसमें 65 वर्ष की आयु में FAM (बायोप्सी पुष्टि निदान) की संचयी घटना दर 8.8% थी और फाइब्रोएडीनोमा के लिए 2.2% थी।
फाइब्रोएडीनोमैटोसिस वाले रोगियों में स्तन ग्रंथियों में देखे गए रूपात्मक परिवर्तन निम्नलिखित विशेषताओं की विशेषता है (सेमीग्लाज़ोव वी.एफ. एट अल।, 1992):
1) स्तन ग्रंथि (एडेनोसिस या माजोप्लासिया) के नलिकाओं और लोबूल के उपकला अस्तर का हाइपरप्लासिया। स्तन ग्रंथि के लोबूल की संख्या और आकार में वृद्धि होती है;
2) इंटरलोबुलर संयोजी ऊतक का फाइब्रोसिस। कोलेजन फाइबर की संख्या में वृद्धि और संयोजी ऊतक कोशिकाओं की संख्या में कमी से प्रकट;
4) उपकला कोशिकाओं का प्रसार, जो नलिकाओं, लोब्यूल्स और अल्सर में देखा जा सकता है।
इन सभी परिवर्तनों को अलगाव में निर्धारित किया जा सकता है या विभिन्न अनुपातों में संयुक्त किया जा सकता है, स्तन ग्रंथियों के सीमित क्षेत्रों में विकसित हो सकता है या एक बहुपक्षीय विकास हो सकता है।
ग्रंथि के नलिकाओं और लोबूल में उपकला में प्रसार परिवर्तन की गंभीरता का मूल्यांकन रोग का निदान और स्तन कैंसर के विकास के सापेक्ष जोखिम की भयावहता को निर्धारित करने के लिए सर्वोपरि है। इस संबंध में, बायोप्सी सामग्री के रूपात्मक अध्ययन के आधार पर FAM के तीन रूपों को प्रतिष्ठित किया गया है:
1) अप्रसार रूप;
2) प्रोलिफेरेटिव फॉर्म, एटिपिया के बिना;
3) इंट्राडक्टल एटिपिकल प्रसार।
इस वर्गीकरण को देखते हुए, स्तन कैंसर के विकास का सबसे बड़ा जोखिम उन महिलाओं के समूहों में देखा जाता है जिनके स्तन में एटिपिकल प्रसार के लक्षण हैं।
FAM का सबसे आम गैर-प्रजनन रूप, जो लोब्यूल्स और नलिकाओं के उपकला के विकास की विशेषता नहीं है। महिलाओं के इस समूह के लिए स्तन कैंसर के विकास का सापेक्ष जोखिम सामान्य जनसंख्या के लिए अधिक नहीं है। FAM का प्रसार रूप, और विशेष रूप से असामान्य प्रसार के साथ प्रसार रूप, एक घातक नवोप्लाज्म विकसित होने के जोखिम को 3-5 गुना बढ़ा देता है।
FAM में परिवर्तन की आयु गतिशीलता में एक नियमितता भी देखी जाती है। मासिक धर्म समारोह के गठन के दौरान लड़कियों में, अपरिपक्व फाइब्रोएडीनोमा अक्सर होता है; परिपक्व प्रजनन अवधि (25-39 वर्ष) में, द्विपक्षीय फैलाना FAM तेजी से विकसित हो रहा है। पेरिमेनोपॉज़ की अवधि के दौरान और पोस्टमेनोपॉज़ (40-49 वर्ष) की शुरुआत के साथ, एफएएम, सिस्टिक एफएएम और स्क्लेरोसिंग एडेनोसिस के स्थानीय रूपों का विकास विशेषता है। गहरी पोस्टमेनोपॉज़ की शुरुआत के साथ, प्रोलिफ़ेरेटिव प्रक्रियाओं की आवृत्ति और मास्टोपैथी के विभिन्न रूपों में तेजी से कमी आती है और नॉन-प्रोलिफ़ेरेटिव प्रोसेस (डक्टेक्टेसिया, गैलेक्टोफोराइटिस, फैटी इनवोल्यूशन) सामने आते हैं। लेकिन इसी अवधि में, स्तन कैंसर की घटनाएं तेजी से बढ़ जाती हैं (सेमीग्लाज़ोव वीएफ एट अल।, 1992)।
स्तन ग्रंथियों में सौम्य परिवर्तनों का विख्यात आयु-संबंधित विकास निस्संदेह सेक्स हार्मोन के स्राव की उम्र से संबंधित गतिशीलता द्वारा निर्धारित किया जाता है। सेक्स हार्मोन के स्राव का शिखर, जो संपूर्ण प्रजनन अवधि पर पड़ता है, लक्षित ऊतकों के प्रसार को उत्तेजित करता है, जबकि डिम्बग्रंथि समारोह का विलुप्त होना हार्मोनल (मुख्य रूप से एस्ट्रोजन) पृष्ठभूमि में कमी और संपूर्ण प्रजनन में समावेशी परिवर्तनों के विकास को निर्धारित करता है। प्रणाली।
सौम्य स्तन डिस्प्लेसिया (बीएमडी) उपकला और संयोजी ऊतक घटकों के असामान्य अनुपात के गठन और स्तन ग्रंथि में रेशेदार, सिस्टिक, प्रोलिफेरेटिव परिवर्तनों के गठन के साथ स्तन के ऊतकों में प्रसार और प्रतिगामी परिवर्तनों की एक विस्तृत श्रृंखला की विशेषता वाली प्रक्रियाओं का एक जटिल है। , जो अक्सर, लेकिन जरूरी नहीं कि सह-अस्तित्व में हो (WHO परिभाषा, 1984)।
फाइब्रोसिस्टिक रोग, फाइब्रोसिस्टिक मास्टोपैथी।
आईसीडी-10 कोड
स्तन ग्रंथि के रोग (N60-N64)
बहिष्कृत: प्रसव से संबंधित स्तन रोग (O91–O92)।
N60 स्तन ग्रंथि का सौम्य डिसप्लेसिया।
शामिल हैं: फाइब्रोसिस्टिक मास्टोपैथी
N60.0 स्तन ग्रंथि का एकान्त पुटी।
स्तन पुटी.
N60.1 डिफ्यूज़ सिस्टिक मास्टोपैथी
सिस्टिक स्तन ग्रंथि।
बहिष्कृत: उपकला के प्रसार (N60.3) के साथ।
N60.2 स्तन ग्रंथि का फाइब्रोडेनोसिस।
बहिष्कृत: स्तन फाइब्रोएडीनोमा (D24)।
N60.3 स्तन ग्रंथि का फाइब्रोस्क्लेरोसिस।
उपकला के प्रसार के साथ सिस्टिक मास्टोपैथी।
N60.4 स्तन नलिकाओं का एक्टासिया।
N60.8 स्तन ग्रंथि के अन्य सौम्य डिसप्लेसियास
N60.9 स्तन ग्रंथि का सौम्य डिसप्लेसिया, अनिर्दिष्ट
N61 स्तन ग्रंथि की सूजन संबंधी बीमारियां।
बहिष्कृत: नवजात शिशु के संक्रामक मास्टिटिस (P39.0)।
N62 स्तन ग्रंथि की अतिवृद्धि।
स्तन ग्रंथि में N63 मास, अनिर्दिष्ट।
N64 स्तन ग्रंथि के अन्य रोग।
N64.0 निप्पल की फिशर और फिस्टुला।
N64.1 स्तन ग्रंथि का फैटी नेक्रोसिस।
N64.2 स्तन ग्रंथि का शोष।
एन 64.3 गैलेक्टोरिआ बच्चे के जन्म से जुड़ा नहीं है
N64.4 मास्टोडीनिया।
N64.5 अन्य स्तन संकेत और लक्षण
N64.8 स्तन के अन्य निर्दिष्ट रोग
N64.9 स्तन ग्रंथि का रोग, अनिर्दिष्ट
डीएमडीएम महिलाओं में सबसे आम बीमारियों में से एक है: आबादी में यह घटना 30-40% है, और विभिन्न स्त्रीरोग संबंधी रोगों से पीड़ित महिलाओं में यह 58% है। मास्टोपैथी की आवृत्ति 45 वर्ष की आयु तक अधिकतम तक पहुंच जाती है और रजोनिवृत्ति से पहले की उम्र में घट जाती है।
दुनिया भर में स्तन कैंसर के मामले लगातार बढ़ रहे हैं, जबकि उच्च जीवन स्तर वाले पश्चिमी देशों में इस बीमारी की घटना एशियाई देशों की तुलना में लगभग 5 गुना अधिक है। यह अंतर विशेष रूप से पोस्टमेनोपॉज़ल महिलाओं के लिए सच है। पश्चिमी आबादी में, उम्र के साथ स्तन कैंसर की घटनाओं में लगातार वृद्धि होती है, जबकि एशियाई देशों में स्तन कैंसर की घटनाएं 50 साल की उम्र में बढ़ जाती हैं, और फिर थोड़ी कम हो जाती हैं या अपरिवर्तित रहती हैं।
वर्तमान में, स्तन कैंसर की रोकथाम के दृष्टिकोण में मैमोग्राफी स्क्रीनिंग के माध्यम से शीघ्र निदान, साथ ही जीवन शैली में संशोधन (कम वसा वाले आहार और आहार में आहार फाइबर में वृद्धि, शारीरिक गतिविधि में वृद्धि) शामिल हैं। पेट की चर्बी कम करने और इंसुलिन संवेदनशीलता बढ़ाने के लिए कम वसा वाले आहार और नियमित व्यायाम को दिखाया गया है, और इसलिए टाइप 2 मधुमेह को रोका जा सकता है। वजन घटाने के परिणामस्वरूप, प्री-और पोस्टमेनोपॉज़ल महिलाओं में एस्ट्रोजेन की एकाग्रता में कमी देखी जाती है, जो अंततः पोस्टमेनोपॉज़ल डीएमडीएम और स्तन कैंसर के विकास के जोखिम को कम करती है।
एक स्वस्थ जीवन शैली भी बच्चों और किशोरों में मासिक धर्म की शुरुआत को रोककर मोटापे को रोकती है, जिससे युवा मध्यम आयु वर्ग की महिलाओं (रजोनिवृत्ति से पहले) में स्तन कैंसर का खतरा कम होता है।
अंतःस्रावी रोगों का समय पर पता लगाने और उनके पर्याप्त सुधार से डीएमडीएम की घटनाओं में 50% की कमी आती है।
वर्तमान में लापता है।
स्तन ग्रंथियों के फाइब्रोसिस्टिक रोग के कई वर्गीकरण प्रस्तावित किए गए हैं। हालांकि, उनमें से कोई भी स्तन ग्रंथियों के ऊतकों में रूपात्मक परिवर्तनों की पूरी विविधता को पूरी तरह से प्रतिबिंबित नहीं करता है। सबसे व्यापक वर्गीकरण एनआई था। रोझकोवा (1993), जो मास्टोपाथी के निम्नलिखित रूपों को अलग करता है, जिसे रेडियोग्राफ़ और रूपात्मक परीक्षा में नोट किया जा सकता है:
गैर-प्रजनन रूप में, रेशेदार ऊतक के क्षेत्रों को सिस्टिक गुहाओं के साथ जोड़ा जाता है, जबकि डक्टल-लोबुलर इकाई के भीतर पैथोलॉजिकल परिवर्तन विकसित होते हैं, और सिस्ट छोटे नलिकाओं (नलिकाएं - एल्वियोली) के फैलाव के दौरान बनते हैं। अल्सर "अस्तर उपकला" द्वारा पंक्तिबद्ध हैं - एट्रोफिक एपिथेलियम, या एपिथेलियम जो एपोक्रिनाइजेशन से गुजरा है। कभी-कभी फाइब्रोसिस की प्रक्रिया प्रबल होती है, और ट्यूमर जैसे नोड्स बनते हैं, मुख्य रूप से एट्रोफिक लोब्यूल्स और नलिकाओं के आस-पास अकोशिकीय hyalinized रेशेदार ऊतक में वृद्धि के कारण - फोकल फाइब्रोसिस।
मास्टोपाथी के प्रसार के रूप में, प्रसार के उपकला, मायोफिथेलियल और फाइब्रोएफ़िथेलियल वेरिएंट प्रतिष्ठित हैं। स्तन कैंसर के विकास के जोखिम की डिग्री अल्सर की उपस्थिति और विकास के साथ बढ़ जाती है और डक्टल, इंट्रालोबुलर एपिथेलियम के प्रसार की गंभीरता के साथ-साथ अल्सर के "अस्तर उपकला" पर निर्भर करती है।
प्रसार की गंभीरता के अनुसार मास्टोपाथी के विभाजन के आधार पर एक वर्गीकरण है:
मैं डिग्री - प्रसार के बिना फाइब्रोसिस्टिक मास्टोपैथी;
II डिग्री - एटिपिया के बिना उपकला प्रसार के साथ फाइब्रोसिस्टिक मास्टोपैथी;
III डिग्री - उपकला के एटिपिकल प्रसार के साथ मास्टोपैथी।
इसके अलावा, II और III डिग्री को प्रीकैंसरस स्थितियों के रूप में संदर्भित किया जाता है। K. Prechtel et al., (1979) के अनुसार, I डिग्री की मास्टोपैथी 70%, II डिग्री - 21% और III डिग्री - 5% मामलों में होती है।
एक राय है कि DMDM का गैर-प्रजनन रूप भी स्तन कार्सिनोजेनेसिस में भूमिका निभा सकता है। कई लेखक पुटी के उपकला के श्लेष्म मेटाप्लासिया का वर्णन करते हैं और इस प्रकार के मेटाप्लासिया पर एक कारक के रूप में विशेष ध्यान देते हैं जो कैंसर के विकास के जोखिम को बढ़ाता है।
गैर-प्रजनन रूप में दुर्दमता का जोखिम 0.86% है, मध्यम प्रसार के साथ - 2.34%, स्पष्ट प्रसार के साथ - 31.4%। सर्जिकल सामग्री के हिस्टोलॉजिकल अध्ययन के अनुसार, 46% मामलों में स्तन कैंसर DMDM के साथ संयुक्त है।
डीएमडीएम के विकास के लिए जोखिम कारक:
पैरेन्काइमा हार्मोनल प्रभाव के अधीन है, जो गर्भावस्था के बाहर एस्ट्रोजेन, प्रोजेस्टेरोन, प्रोलैक्टिन और सोमाटोट्रोपिक हार्मोन से सीधे प्रभावित होता है, गर्भावस्था के दौरान - प्लेसेंटल एस्ट्रोजेन, प्रोजेस्टेरोन, लैक्टोजेन और प्रोलैक्टिन। थायराइड हार्मोन और इंसुलिन अप्रत्यक्ष रूप से स्तन के ऊतकों पर कार्य करते हैं।
कुछ हद तक, स्ट्रोमा हार्मोनल प्रभाव के अधीन है, जिसमें एस्ट्रोजेन के प्रभाव में हाइपरप्लासिया संभव है। स्तन ग्रंथि के हार्मोन और वसा ऊतक के बीच संबंध अच्छी तरह से नहीं समझा गया है। वसा ऊतक, स्तन ग्रंथि के एडिपोसाइट्स एस्ट्रोजेन, प्रोजेस्टेरोन और एण्ड्रोजन के डिपो हैं। एडिपोसाइट्स सेक्स हार्मोन को संश्लेषित नहीं करते हैं, लेकिन उन्हें प्लाज्मा से सक्रिय रूप से कैप्चर करते हैं। एरोमाटेज के प्रभाव में, एण्ड्रोजन एस्ट्राडियोल और एस्ट्रोन में परिवर्तित हो जाते हैं।
यह प्रक्रिया उम्र के साथ बढ़ती है, जो स्तन कैंसर के विकास के जोखिम को बढ़ाने वाले कारकों में से एक हो सकता है।
स्तन ग्रंथियों के डिसप्लास्टिक रोगों का एक महत्वपूर्ण कारण सेक्स स्टेरॉयड का असंतुलन माना जाता है - एक महिला के शरीर में एस्ट्रोजेन और प्रोजेस्टेरोन, जिसके परिणामस्वरूप सापेक्ष हाइपरएस्ट्रोजेनिज्म विकसित होता है, जो एल्वियोली, नलिकाओं के उपकला के प्रसार की ओर जाता है। , फाइब्रोब्लास्ट्स की गतिविधि में वृद्धि और स्तन ग्रंथि के संयोजी ऊतक के प्रसार का कारण बनता है।
स्तन ग्रंथियों के ऊतक पर एस्ट्रोजेन का अत्यधिक प्रभाव संदेह में नहीं है। कुछ उदाहरण देने के लिए: 35 वर्ष से कम उम्र की महिलाओं में द्विपक्षीय ऊफोरेक्टॉमी स्तन कैंसर के विकास के जोखिम को 75% तक कम कर देता है; एंटीस्ट्रोजन (टैमोक्सीफेन) का उपयोग स्तन कैंसर के विकास के जोखिम को 50% तक कम कर देता है।
वर्तमान में, स्तन ग्रंथि पर एस्ट्रोजेन के प्रजनन प्रभाव के तीन समतुल्य और पारस्परिक रूप से अनन्य तंत्र नहीं हैं:
1) परमाणु डीएनए के साथ एस्ट्रोजेन रिसेप्टर से जुड़े एस्ट्राडियोल की बातचीत के कारण सेल प्रसार की प्रत्यक्ष उत्तेजना;
2) एक अप्रत्यक्ष तंत्र - स्तन ग्रंथि ऑटो या पेराक्रिन के उपकला पर कार्य करने वाले विकास कारकों के संश्लेषण को शामिल करने के कारण;
3) नकारात्मक प्रतिक्रिया के कारण कोशिका वृद्धि की उत्तेजना, जिसके अनुसार एस्ट्रोजेन निरोधात्मक वृद्धि कारकों के प्रभाव को बेअसर करते हैं।
स्तन के ऊतकों में कोशिका प्रसार पर एस्ट्रोजेन के प्रभाव को वृद्धि कारकों के माध्यम से भी मध्यस्थ किया जा सकता है। निम्नलिखित विकास कारक और प्रोटो-ओन्कोजेन स्तन ग्रंथि उपकला कोशिकाओं के प्रसार और विभेदन को उत्तेजित करते हैं और एपोप्टोसिस को रोकते हैं: एपिडर्मल ग्रोथ फैक्टर (ईजीएफ); इंसुलिन जैसे विकास कारक I और II (IPFRI और IPFRII); α ट्रांसफॉर्मिंग ग्रोथ फैक्टर (TGFα) और प्रोटो-ओन्कोजेन्स।
एस्ट्रोजेन के जीनोटॉक्सिक प्रभाव का एक सिद्धांत भी है, जिसके अनुसार एस्ट्राडियोल मेटाबोलाइट्स 4OH E2 हैं; 3,4क्विनोन - एस्ट्रोजेन रिसेप्टर्स को दरकिनार करते हुए कोशिका में घुसना, परमाणु डीएनए को बांधना, इसे नुकसान पहुंचाना।
प्रोजेस्टेरोन स्तन के ऊतकों पर एस्ट्रोजेन के प्रभाव को सीमित करने में सक्षम है। खुराक और जोखिम की अवधि के आधार पर, प्रोजेस्टेरोन संभावित रूप से विभिन्न स्तरों पर सामान्य और कैंसरग्रस्त दोनों स्तन कोशिकाओं की प्रतिक्रिया को संशोधित कर सकता है:
इस प्रकार, एस्ट्रोजेन रिसेप्टर्स की अभिव्यक्ति को कम करने के लिए प्रोजेस्टेरोन की क्षमता के साथ, यह हार्मोन सक्रिय एस्ट्रोजेन की स्थानीय एकाग्रता को कम करता है, जिससे स्तन ऊतक प्रसार की उत्तेजना सीमित हो जाती है।
एस्ट्रोजेन की तरह, प्रोजेस्टेरोन भी विकास कारकों के माध्यम से अप्रत्यक्ष रूप से स्तन ग्रंथि उपकला के सेल प्रसार को प्रभावित करता है। तो प्रोजेस्टेरोन TGFα (ट्रांसफॉर्मिंग ग्रोथ फैक्टर) और EGF (एपिडर्मल ग्रोथ फैक्टर) की अभिव्यक्ति को बढ़ाता है और TGFβ और IPFII (इंसुलिन जैसी वृद्धि कारक) की अभिव्यक्ति को कम करता है। उपरोक्त कारक मुख्य रूप से प्रोजेस्टेरोन के प्रभाव में स्तन ग्रंथि के स्ट्रोमा द्वारा निर्मित होते हैं।
यह स्थापित किया गया है कि EGF, TGFα, और IPFR-I उपकला प्रसार का कारण बनते हैं, जबकि TGFβ इसे रोकता है। विकास कारक अपने प्रभाव को विलंबित दिखाते हैं, न कि प्रोजेस्टेरोन के संपर्क के तुरंत बाद, और विकास कारकों के बीच परस्पर क्रियाएं होती हैं, जो उनकी अभिव्यक्ति में परिवर्तन और रिसेप्टर्स के साथ संबंध से प्रकट होती हैं।
प्रसार पर अलग तरह से कार्य करने से, प्रोजेस्टेरोन-प्रेरित विकास कारक ऊतकों पर प्रोजेस्टेरोन के विपरीत प्रभाव पैदा करने की संभावना रखते हैं। यह नोट किया गया है कि विकास कारकों की अतिअभिव्यक्ति प्रसार में एक क्षणिक वृद्धि के रूप में प्रकट हो सकती है, जिसके बाद इसका निषेध हो सकता है।
स्तन के ऊतकों पर प्रोजेस्टेरोन का अस्पष्ट प्रभाव विभिन्न प्रकार के प्रोजेस्टेरोन रिसेप्टर्स पर बाद के प्रभाव से भी जुड़ा हुआ है, जो दो प्रकार के होते हैं: ए और बी। हालांकि दोनों प्रकार के रिसेप्टर्स प्रोजेस्टेरोन से जुड़ते हैं, उनकी कार्यात्मक गतिविधि अलग होती है। जबकि बी-प्रकार के रिसेप्टर कोशिका पर प्रोजेस्टेरोन के प्रभाव प्रदान करते हैं, ए-प्रकार इसकी गतिविधि को दबा देता है। प्रोजेस्टेरोन के विभिन्न लक्षित ऊतकों में, विभिन्न प्रकार के रिसेप्टर्स का अनुपात इस हार्मोन की क्रिया के लिए इन ऊतकों की संवेदनशीलता निर्धारित कर सकता है। जैसा कि यह पाया गया था, दो प्रकार के रिसेप्टर्स का अनुपात सामान्य रूप से बराबर होता है, हालांकि, स्तन ग्रंथि में डिस्प्लेस्टिक प्रक्रियाओं के विकास के साथ, रिसेप्टर के प्रकारों में से एक अपने ऊतकों में प्रबल होना शुरू हो जाता है, जिससे संवेदनशीलता सुनिश्चित होती है प्रोजेस्टेरोन के प्रभाव के लिए स्तन ग्रंथि, और दो प्रकार के रिसेप्टर्स का अनुपात रोगियों के बीच भिन्न होता है।
यह ज्ञात है कि हाइपरप्रोलैक्टिनीमिया वाले 52% रोगियों में स्तन ग्रंथियों में हाइपरप्लास्टिक प्रक्रियाओं का विकास देखा गया है। मास्टोपाथी के विकास में हाइपरप्रोलैक्टिनीमिया की रोगजनक भूमिका पूरी तरह से स्पष्ट नहीं की गई है।
शायद, एक ओर, रक्त सीरम में प्रोलैक्टिन की सामग्री में वृद्धि केवल प्रजनन कार्य विनियमन प्रणाली में केंद्रीय (हाइपोथैलेमिक-पिट्यूटरी) विकारों का एक मार्कर हो सकती है। लेकिन, दूसरी ओर, प्रोलैक्टिन की अधिकता का प्रजनन प्रणाली के परिधीय लक्ष्य अंगों में प्रसार प्रक्रियाओं पर सीधा उत्तेजक प्रभाव पड़ता है, जो स्तन के ऊतकों में एस्ट्राडियोल रिसेप्टर्स की सामग्री को बढ़ाकर और कार्रवाई के लिए कोशिकाओं की संवेदनशीलता को बढ़ाकर महसूस किया जाता है। बाद के। हालांकि, स्तन कैंसर के जोखिम कारक के रूप में हाइपरप्रोलैक्टिनीमिया की भूमिका सिद्ध नहीं हुई है।
स्तन कैंसर के विकास में हाइपोथायरायडिज्म की भूमिका के सवाल का भी अध्ययन नहीं किया गया है। हालांकि, यह साबित हो चुका है कि स्वस्थ महिलाओं की तुलना में थायरॉयड ग्रंथि के हाइपोफंक्शन से ब्रेस्ट डिस्प्लेसिया का खतरा 3.8 गुना बढ़ जाता है। हाइपोथायरायडिज्म वाले अधिकांश रोगियों में चक्र या एनोवुलेटरी चक्र के ल्यूटियल चरण की अपर्याप्तता होती है, साथ ही थायरोलिबरिन द्वारा पिट्यूटरी लैक्टोट्रॉफ़्स की उत्तेजना में वृद्धि होती है और इसके परिणामस्वरूप, कार्यात्मक हाइपरप्रोलैक्टिनीमिया होता है, जो अंततः ऊतकों में प्रोलिफेरेटिव प्रक्रियाओं के विकास को जन्म दे सकता है। स्तन ग्रंथियों की।
टाइप 2 मधुमेह मेलेटस और मोटापे में मौजूदा इंसुलिन प्रतिरोध के साथ पुरानी प्रतिपूरक हाइपरिन्सुलिनमिया है। कई केस-कंट्रोल अध्ययनों से पता चला है कि लंबे समय तक हाइपरिन्सुलिनमिया से स्तन कैंसर का खतरा बढ़ जाता है।
हाल के संभावित अध्ययनों से पता चलता है कि पोस्टमेनोपॉज़ल महिलाओं में स्तन कैंसर के जोखिम कारकों में सेक्स स्टेरॉयड हार्मोन (मुक्त एस्ट्राडियोल और टेस्टोस्टेरोन, एस्ट्रोन, डीहाइड्रोएपियनड्रोस्टेरोन (डीईए) और डीईए सल्फेट, एंड्रोस्टेनेडिओन) की बढ़ी हुई सांद्रता और सेक्सस्टेरॉइड-बाइंडिंग ग्लोब्युलिन में कमी शामिल है, जो अक्सर जुड़ा होता है। अधिक वजन (पेट का मोटापा) और हाइपरिन्सुलिनमिया के साथ।
यह सुझाव दिया गया है कि मोटापे से ग्रस्त महिलाओं में स्तन ग्रंथियों में कार्सिनोजेनेसिस शुरू हो सकता है, जो एस्ट्रोजेन में वसा ऊतक में एण्ड्रोजन (पोस्टमेनोपॉज़ल अधिवृक्क ग्रंथियों में खट्टा) के एरोमेटाइजेशन रिएक्शन के परिणामस्वरूप हाइपरिन्सुलिनमिया और बढ़े हुए एस्ट्रोजन सांद्रता के परिणामस्वरूप होता है। ये प्रभाव कोशिकाओं की स्थानीय आणविक और जैव रासायनिक गतिविधि को उत्तेजित कर सकते हैं, जिससे प्रीनेओप्लास्टिक रूप से परिवर्तित स्तन के ऊतकों में आक्रामक गतिविधि का उदय होता है।
1990 के बाद से, ऐसे कई संभावित अध्ययन हुए हैं जिनमें उच्च एस्ट्रोजन स्तर वाली पोस्टमेनोपॉज़ल महिलाओं में स्तन कैंसर का खतरा बढ़ गया है। स्तन कैंसर के जोखिम पर उन्नत एण्ड्रोजन सांद्रता के प्रभाव की जांच करने वाले कई अध्ययनों ने भी एक सकारात्मक सहसंबंध दिखाया, और उनमें से 4 के अनुसार, यह संबंध वसा ऊतक में एण्ड्रोजन रूपांतरण के परिणामस्वरूप बनने वाले एस्ट्रोजेन की एकाग्रता से स्वतंत्र था। इस प्रकार, सेक्स स्टेरॉयड (एस्ट्रोजेन और एण्ड्रोजन) की सांद्रता में वृद्धि से पोस्टमेनोपॉज़ल महिलाओं में स्तन कैंसर के विकास का खतरा बढ़ जाता है। प्री- और पोस्टमेनोपॉज़ल महिलाओं में मुक्त एस्ट्राडियोल और टेस्टोस्टेरोन की उच्च सांद्रता लगभग हमेशा पेट की चर्बी में वृद्धि के साथ जुड़ी होती है, जिसमें हार्मोनल परिवर्तन ट्राइग्लिसराइड्स और इंसुलिन की बढ़ी हुई सांद्रता और सेक्सस्टेरॉइड-बाध्यकारी ग्लोब्युलिन में कमी से जुड़े होते हैं। पेट का मोटापा लगभग हमेशा इंसुलिन प्रतिरोध और प्रतिपूरक हाइपरिन्सुलिनमिया से जुड़ा होता है। पश्चिमी देशों में, 35 वर्ष से अधिक उम्र की महिलाओं में इंसुलिन प्रतिरोध प्रबल होता है और इसे वजन बढ़ने, उच्च कैलोरी सेवन और कम शारीरिक गतिविधि के साथ सकारात्मक प्रतिक्रिया द्वारा नियंत्रित किया जाता है।
इस प्रकार, क्रॉस-कल्चर अध्ययनों से पता चलता है कि विकसित पश्चिमी देशों में स्तन कैंसर की बढ़ती घटनाएं मोटापे और टाइप 2 मधुमेह के उच्च प्रसार से जुड़ी हो सकती हैं। पेट की चर्बी की एक उच्च सामग्री, इंसुलिन प्रतिरोध और हाइपरिन्सुलिनमिया, इंसुलिन जैसे विकास कारक की एकाग्रता में वृद्धि स्तन कैंसर के उच्च जोखिम के मार्कर हैं। मुक्त एस्ट्राडियोल और मुक्त टेस्टोस्टेरोन की उच्च सांद्रता भी स्तन कैंसर के लिए जोखिम कारक हैं और अक्सर मोटापे और हाइपरिन्सुलिनमिया से जुड़ी होती हैं।
इन चयापचय और अंतःस्रावी विकारों में स्तन ग्रंथि में कार्सिनोजेनेसिस प्रक्रियाओं का रोगजनन पूरी तरह से स्पष्ट नहीं है, हालांकि, ये तंत्र रजोनिवृत्ति के बाद की उम्र में प्रबल होते हैं, जब मोटापा और मधुमेहटाइप 2 पश्चिमी देशों में महिलाओं के बीच अत्यधिक प्रचलित है और तथाकथित "जीवन के पश्चिमी तरीके" से निकटता से जुड़ा हुआ है।
वसा ऊतक मुक्त फैटी एसिड, ट्यूमर नेक्रोसिस फैक्टर α का एक स्रोत है, जो मोटापे में इंसुलिन प्रतिरोध के रोगजनन में शामिल हैं।
इंसुलिन प्रतिरोध और प्रतिपूरक हाइपरिन्सुलिनमिया प्रीनियोप्लास्टिक रूप से परिवर्तित स्तन ग्रंथि के ऊतकों (विशेष रूप से, सीटू में डक्टल कार्सिनोमा की कोशिकाओं में) में प्रोलिफेरेटिव और इनवेसिव गतिविधि को सक्रिय करता है, जो नाटकीय रूप से आक्रामक स्तन कैंसर के लिए प्रगति के जोखिम को बढ़ाता है, जो एक नियम के रूप में नैदानिक रूप से प्रकट होता है। पोस्टमेनोपॉज़ल महिलाओं में।
हालांकि, कई महामारी विज्ञान के अध्ययनों के अनुसार, टाइप 2 मधुमेह वाली युवा और मध्यम आयु वर्ग की महिलाओं में स्तन कैंसर विकसित होने का जोखिम नहीं होता है, और उसी उम्र की महिलाओं में उच्च बॉडी मास इंडेक्स के साथ, घटनाओं में मामूली कमी भी होती है। हालांकि, हाल के वैज्ञानिक अध्ययनों में पाया गया है कि इस आयु वर्ग में मोटापा और टाइप 2 मधुमेह पोस्टमेनोपॉज़ल स्तन कैंसर के जोखिम को बढ़ाते हैं।
टाइप 1 मधुमेह में मास्टोपैथी के गठन का तंत्र पूरी तरह से अलग है। स्तन ग्रंथियों में लंबे समय तक हाइपरग्लेसेमिया के साथ, 70% मामलों में, तथाकथित "मधुमेह" मास्टोपाथी (स्क्लेरोटिक लिम्फोसाइटिक लोबुलिटिस), जिसमें एक ऑटोइम्यून प्रकृति होती है, विकसित होती है। हाइपरग्लेसेमिया नियोएंटीजेनिक गुणों वाले प्रोटीन के गैर-एंजाइमी ग्लाइकोसिलेशन के उत्पादों के बाह्य संचय की ओर जाता है, जो ऑटोइम्यून प्रक्रियाओं के लॉन्च का कारण बनता है और, परिणामस्वरूप, पेरिवास्कुलर लिम्फोइड सेल घुसपैठ, स्ट्रोमल स्केलेरोसिस, जो "मधुमेह" मास्टोपैथी का मुख्य रूपात्मक सब्सट्रेट है .
स्तन ग्रंथियों के प्रोलिफेरेटिव डिसप्लेसिया वाले रोगियों में अपर्याप्त रूप से अध्ययन की गई हार्मोनल स्थिति से स्तन ग्रंथियों में डिसप्लास्टिक प्रक्रियाओं के विकास के लिए विशिष्ट तंत्र की व्याख्या करना मुश्किल हो जाता है, और परिणामस्वरूप, इन परिवर्तनों को ठीक करने के तरीकों का विकल्प।
जननांग अंगों के सबसे आम अंतःस्रावी रोगों में से एक - पॉलीसिस्टिक अंडाशय सिंड्रोम (पीसीओएस) - डीएमडीएम हर दूसरे रोगी में होता है। पॉलीसिस्टिक ओवरी सिंड्रोम में DMDM की घटना के दो कारण हैं: एक ओर, इस रोग की प्रोजेस्टेरोन की कमी की विशेषता स्तन ग्रंथि में प्रसार प्रक्रियाओं को बढ़ा देती है; दूसरी ओर, पॉलीसिस्टिक अंडाशय सिंड्रोम वाले रोगियों में इंसुलिन प्रतिरोध के साथ, इंसुलिन जैसे विकास कारकों के माध्यम से अप्रत्यक्ष रूप से स्तन कोशिकाओं पर इंसुलिन का प्रभाव भी महत्वपूर्ण है। इसके अलावा, कोर्टिसोल की कार्रवाई को नोट करना आवश्यक है, जो स्तन ग्रंथियों में प्रोलैक्टिन रिसेप्टर्स के गठन को बढ़ावा देता है और प्रोलैक्टिन के साथ तालमेल में उपकला कोशिकाओं के विकास को उत्तेजित करता है।
एस्ट्रोजेन एल्वियोली के उपकला, ग्रंथि के संयोजी ऊतक, नलिकाओं के प्रसार का कारण बनते हैं और फाइब्रोब्लास्ट की गतिविधि को बढ़ाते हैं। मास्टोपाथी से पीड़ित महिलाओं की स्त्री रोग रुग्णता 115% है, अर्थात। 1.1 रोगी प्रति रोग। सबसे अधिक बार, मास्टोपैथी को प्रजनन प्रणाली के अंगों में हाइपरप्लास्टिक प्रक्रियाओं के साथ जोड़ा जाता है: एंडोमेट्रियल हाइपरप्लासिया, एडिनोमायोसिस, गर्भाशय फाइब्रॉएड। यह प्रजनन के सभी अंगों के रोगों के रोगजनन की समानता की गवाही देता है और रोगजनक चिकित्सा की पुष्टि करता है, जिसे बिना किसी अपवाद के स्तन ग्रंथियों के सौम्य रोगों वाले सभी रोगियों के लिए स्त्री रोग विशेषज्ञ द्वारा किया जाना चाहिए।
मास्टोपाथी वाले रोगियों की मुख्य शिकायत दर्द है, जो आमतौर पर मासिक धर्म से पहले बढ़ जाता है, कभी-कभी मासिक धर्म चक्र के दूसरे भाग से शुरू होता है। दर्द स्थानीय हो सकता है और हाथ या कंधे के ब्लेड तक फैल सकता है। कम बार, मरीज निप्पल से डिस्चार्ज के बारे में मेरे पास आते हैं।
व्यवस्थित दर्द, दर्द के 3 समूह हैं:
DMDM और स्तन कैंसर के लिए संभावित जोखिम कारकों की स्थापना:
अग्रणी विधि स्तन ग्रंथियों और लसीका जल निकासी के क्षेत्रीय क्षेत्रों का तालमेल है। प्रसव उम्र की महिलाओं में स्तन ग्रंथियों के अध्ययन के लिए आगे बढ़ने से पहले, मासिक धर्म चक्र के चरण को स्पष्ट करना आवश्यक है। चक्र के पहले चरण में स्तन ग्रंथियों की जांच करने की सलाह दी जाती है - मासिक धर्म की समाप्ति के 2-3 दिन बाद। चक्र के द्वितीय चरण में, ग्रंथियों के अतिपूरण के कारण, नैदानिक त्रुटियों की एक उच्च संभावना है: युवा महिलाओं में, किसी न किसी स्तन के ऊतकों में, एक छोटे नियोप्लाज्म को छूना लगभग असंभव है, या, इसके विपरीत, एक किसी न किसी स्तन लोब्यूल को ट्यूमर के लिए गलत किया जा सकता है, जिससे अनावश्यक नैदानिक प्रक्रियाएं हो सकती हैं। इसके अलावा, मासिक धर्म चक्र के दूसरे भाग में टटोलना बहुत दर्दनाक हो सकता है, और रोगी को अपनी स्तन ग्रंथियों की पूरी तरह से जांच करने की अनुमति नहीं हो सकती है।
स्तन ग्रंथियों की जांच करने के लिए, एक महिला को कमर तक कपड़े उतारने और प्रकाश स्रोत का सामना करने की आवश्यकता होती है, जिसके बाद चिकित्सक ग्रंथियों की उपस्थिति का मूल्यांकन करता है, ग्रंथियों के आकार, उनकी आकृति, त्वचा में विषमता के सभी अभिव्यक्तियों पर ध्यान देता है। रंग, निप्पल की स्थिति, विकृति, शिरापरक नेटवर्क। फिर विषय को अपने हाथों को ऊपर उठाना चाहिए, और इस स्थिति में फिर से ग्रंथियों की जांच की जाती है। परीक्षा के बाद, स्तन ग्रंथियों का तालमेल किया जाता है, पहले रोगी के खड़े होने की स्थिति में, और फिर उसकी पीठ पर झूठ बोलना, चूंकि रोगी के झूठ बोलने और खड़े होने की स्थिति में एफसीडी में टटोलने का चित्र मौलिक रूप से अलग है। समूह, खड़े होने की स्थिति में स्पर्श करने योग्य, स्थिति बदलने पर छोटे पिंडों और धागों में टूट जाता है, और इसके विपरीत, स्थायी स्थिति में ग्रंथि ऊतक में अप्रत्यक्ष रूप से स्पर्श करने योग्य सील, जब स्थिति बदलती है, मूल्यांकन के लिए अधिक विशिष्ट और सुलभ हो जाती है।
इस प्रकार, प्रसव उम्र की महिलाओं में स्तन ग्रंथियों के FCD के निदान के लिए दो स्थितियाँ अत्यंत महत्वपूर्ण हैं।
1. मासिक धर्म चक्र के पहले भाग में ही स्तन ग्रंथियों का निरीक्षण और तालमेल।
2. रोगी की दो स्थितियों में स्तन ग्रंथियों का टटोलना - खड़े होना और लेटना।
पैल्पेशन स्तन ग्रंथि के सभी चतुर्भुजों में और निप्पल-एरोलर ज़ोन में क्रमिक रूप से किया जाता है। पैल्पेशन तकनीक अलग हो सकती है (रेडियल, सर्पिल, स्लाइडिंग), हालांकि, यह तकनीक ही महत्वपूर्ण नहीं है, लेकिन इसके कार्यान्वयन की पूर्णता और पूरे स्तन ग्रंथि के कवरेज। बड़ी ग्रंथियों के साथ, उन्हें दोनों हाथों से तालने की सलाह दी जाती है, जब परीक्षक के हाथों में से एक को ग्रंथि के नीचे रखा जाता है, और दूसरा ऊपर से तालु, जैसे कि दो हाथों के बीच। स्तन ग्रंथियों के तालमेल के दौरान, उनकी स्थिरता पर ध्यान दिया जाता है, स्ट्रैंड्स, सील्स, वॉल्यूमेट्रिक फॉर्मेशन की मौजूदगी या अनुपस्थिति, उनके आकार, सतह की प्रकृति, घनत्व, गतिशीलता, त्वचा से आसंजन आदि का आकलन किया जाता है।
एक्सिलरी, सबक्लेवियन और सुप्राक्लेविक्युलर लिम्फ नोड्स को टटोलना सुनिश्चित करें, जबकि एक्सिलरी नोड्स पैल्पेशन के लिए अधिक सुलभ होते हैं जब रोगी डॉक्टर के सामने खड़ा होता है, सबक्लेवियन नोड्स लापरवाह स्थिति में होते हैं, और सुप्राक्लेविक्युलर नोड्स तब होते हैं जब रोगी बैठा होता है और डॉक्टर पीछे खड़ा है।
स्तन ग्रंथियों की स्थिति के एक वस्तुनिष्ठ मूल्यांकन के लिए एक्स-रे मैमोग्राफी मुख्य विधि है। एक्स-रे परीक्षा की यह तकनीक 95-97% मामलों में स्तन ग्रंथियों में पैथोलॉजिकल परिवर्तनों की समय पर पहचान करने की अनुमति देती है, प्रक्रिया की व्यापकता की डिग्री का आकलन करती है, ट्यूमर के विकास की प्रकृति का निर्धारण करती है, दूसरी स्तन ग्रंथि की स्थिति, जो उपचार रणनीति चुनने के लिए महत्वपूर्ण है। यह गुणवत्ता है, अन्य नैदानिक तरीकों के विपरीत, जो हमें मैमोग्राफी को "सोने के मानक" के रूप में मानने की अनुमति देता है - प्रमुख स्क्रीनिंग विधि।
उपरोक्त अतिरिक्त निदान विधियों के उपयोग की आवश्यकता है: अल्ट्रासाउंड (अल्ट्रासाउंड), एक्स-रे कंप्यूटेड टोमोग्राफी (आरसीटी), चुंबकीय अनुनाद इमेजिंग (एमआरआई)।
मासिक धर्म चक्र के 7वें-10वें दिन दो अनुमानों (प्रत्यक्ष और पार्श्व) में मैमोग्राफी विशेष उपकरणों पर गहन स्क्रीन का उपयोग करके की जाती है जो न्यूनतम विकिरण जोखिम की स्थितियों के तहत अध्ययन करने की अनुमति देती है। एक्स-रे परीक्षा से मैक्रोकैल्सिफिकेशन, सिस्टिक परिवर्तन की विशेषता और नलिकाओं के विस्तार और माइक्रोकलिफिकेशन की पहचान करना संभव हो जाता है।
संकेत
अल्ट्रासोनोग्राफी। अल्ट्रासाउंड अन्य अनुसंधान विधियों से प्राप्त रोग प्रक्रिया की तस्वीर को पूरक और परिष्कृत करता है। यह विधि उच्च सटीकता के साथ गांठदार संरचनाओं (विशेष रूप से अल्सर) को पहचानने की अनुमति देती है, फैलाना परिवर्तनों का मूल्यांकन करने के लिए, एक उच्च है THROUGHPUT. हालांकि, 1 सेमी से कम ट्यूमर का निर्धारण करने में नैदानिक दक्षता 58% है, गैर-स्पर्शनीय संरचनाएं - 80%।
में पिछले साल काडॉपलर सोनोग्राफी का व्यापक रूप से उपयोग किया जाता है, जो आपको रक्त प्रवाह का रंगीन प्रदर्शन प्राप्त करने की अनुमति देता है।
एक्स-रे कंप्यूटेड टोमोग्राफी कैंसर के प्रीक्लिनिकल रूपों का पता लगाने में मैमोग्राफी से कम है, जिसका आकार व्यास में 1 सेमी से अधिक नहीं है। श्रमसाध्यता, उच्च लागत, उच्च विकिरण जोखिम, व्यावहारिक स्वास्थ्य देखभाल में उपकरणों की कमी को देखते हुए, स्तन रोगों के प्राथमिक निदान के लिए एक्स-रे कंप्यूटेड टोमोग्राफी विधि इसके उपयोग में सीमित है।
चुम्बकीय अनुनाद इमेजिंग। हाल के वर्षों में, स्तन कैंसर के निदान में एमआरआई का उपयोग करने की संभावना का अध्ययन किया गया है।
इस पद्धति के फायदे उच्च रिज़ॉल्यूशन और नरम ऊतक तत्वों को प्रदर्शित करने के विपरीत, गैर-इनवेसिवनेस और यांत्रिक आंदोलनों के बिना किसी भी मनमाने विमान में एक छवि प्राप्त करने की संभावना है। विधि की सूचना सामग्री को बढ़ाने के लिए कंट्रास्ट एन्हांसमेंट की भूमिका पर चर्चा की गई है।
कंट्रास्ट एन्हांसमेंट के उपयोग के लिए तर्क 2 मिमी से अधिक के व्यास के साथ एक घातक ट्यूमर का नव-संवहनीकरण है, लेकिन ऐसे ट्यूमर का एक महत्वपूर्ण अनुपात अवास्कुलर है। स्तन कैंसर के निदान में गतिशील विपरीतता के साथ एमआरआई की संवेदनशीलता 95.5% है, विशिष्टता 73.5% है।
अध्ययन की उच्च लागत इसे जटिल नैदानिक मामलों में उपयोग करने के लिए समीचीन बनाती है, विशेष रूप से, यदि घातक प्रक्रिया से सकल cicatricial परिवर्तनों को अलग करना आवश्यक है।
एमआरआई का उपयोग करने के अनुभव से पता चलता है कि स्तन ग्रंथि में सौम्य परिवर्तनों के विभेदक निदान की समस्या बनी हुई है, क्योंकि यह देखा गया है कि विधि की उच्च संवेदनशीलता स्तन कैंसर का पता लगाने के लिए एमआरआई की कम विशिष्टता और सटीकता के साथ संयुक्त है। इसके अलावा, एक्स-रे कंप्यूटेड टोमोग्राफी के मामले में, इस पद्धति में विधि की संभावनाओं और इसके आवेदन की लागत को संतुलित करने की समस्या है।
अतिरिक्त नैदानिक तरीके
सुई बायोप्सी। यदि एक गांठदार गठन या एक संदिग्ध क्षेत्र का पता चला है, तो इसे पंचर करना आवश्यक है, इसके बाद प्राप्त सामग्री का साइटोलॉजिकल परीक्षण किया जाता है। गांठदार संरचनाओं का पंचर निम्नानुसार किया जाता है: रोगी को मेज या सोफे पर रखा जाता है; पंचर साइट पर त्वचा एक एंटीसेप्टिक के साथ चिकनाई की जाती है।
गठन उंगलियों के साथ तय किया गया है और एक सूखी सुई के साथ पंचर किया गया है, एक सूखी 10 मिलीलीटर सिरिंज (बेहतर डिस्पोजेबल) पर रखा गया है। पिस्टन को बार-बार हिलाने से कोशिकीय पदार्थ सुई के चैनल में चूसा जाता है। फिर सुई को हटा दिया जाता है, और इसके चैनल की सामग्री को एक साफ, विहीन कांच की स्लाइड पर उड़ा दिया जाता है। सुई के साथ, सामग्री पतली होती है
एक कांच की स्लाइड की सतह पर फैल गया। कुछ ही मिनटों के भीतर, सामग्री सूख जाती है और बिना किसी निर्धारण के साइटोलॉजिकल प्रयोगशाला में भेज दी जाती है। साइटोलॉजिकल अध्ययन के परिणामों के आधार पर, प्रत्येक मामले में उपचार रणनीति का प्रश्न तय किया जाता है।
इस प्रकार, उपरोक्त विधियों में से प्रत्येक की अपनी क्षमताएं और सीमाएं हैं, जो रोगों के जटिल निदान में उनके उपयोग और स्थान के लिए संकेत निर्धारित करती हैं।
मुख्य रूप से स्तन कैंसर के साथ किया गया। इसके अलावा, सौम्य स्तन ट्यूमर (इंट्राडक्टल एडेनोमा, फाइब्रोएडीनोमा) और ट्यूमर जैसे घावों (डक्टल एक्टेसिया, भड़काऊ स्यूडोट्यूमर, हैमार्टोमा) को बाहर करना आवश्यक है।
प्रासंगिक विशेषज्ञों (स्त्रीरोग विशेषज्ञ, एंडोक्रिनोलॉजिस्ट और अन्य) को शामिल करते हुए, यदि संभव हो तो, डायस्मोरोनल विकारों के कारणों का पता लगाना आवश्यक है, क्योंकि इन कारणों को समाप्त किए बिना, डीएमडीएम के उपचार की सफलता पर भरोसा करना मुश्किल है। महिला जननांग क्षेत्र, यकृत, पित्त पथ, हाइपोथायरायडिज्म की सूजन संबंधी बीमारियों में, इस विकृति के उन्मूलन के साथ उपचार शुरू होना चाहिए।
फाइब्रोसिस्टिक मास्टोपैथी (FCM)।
स्तन ग्रंथियों के सौम्य डिसप्लास्टिक रोगों के उपचार को ध्यान में रखते हुए किया जाना चाहिए:
DMDM वाले रोगियों की चिकित्सीय रणनीति तालिका में प्रस्तुत की गई है। 30-3।
तालिका 30-3। डीएमडीएम के रोगियों में चिकित्सीय रणनीति
* रूढ़िवादी चिकित्सा की अप्रभावीता के साथ - शल्य चिकित्सा उपचार (तत्काल हिस्टोलॉजिकल परीक्षा के साथ क्षेत्रीय शोधन)।
** सिस्ट को रिफिल करते समय - सर्जिकल उपचार (तत्काल हिस्टोलॉजिकल परीक्षा के साथ सेक्टोरल लकीर)।
DMDM के गांठदार रूपों में, तत्काल हिस्टोलॉजिकल परीक्षा के साथ स्तन ग्रंथि के क्षेत्रीय उच्छेदन करने की प्रथा है। हालांकि, अगर पंचर सामग्री की साइटोलॉजिकल परीक्षा के दौरान प्रसार के कोई संकेत नहीं पाए गए (साइटोलॉजिस्ट का निष्कर्ष यह है कि बहुत कम या कोई सेलुलर सामग्री नहीं है, तैयारी में एक मध्यवर्ती पदार्थ है), यह देखते हुए कि डीएमडीएम नहीं है एक ट्यूमर, लेकिन केवल डायस्मोरोनल हाइपरप्लासिया, यानी प्रतिवर्ती स्थिति, आप रूढ़िवादी चिकित्सा के साथ इलाज शुरू करने का प्रयास कर सकते हैं। अक्सर यह सफल होता है: स्थानीय सील पूरी तरह से गायब हो जाती है या छोटे नरम लोचदार टुकड़ों में टूट जाती है।
यदि पंचक की साइटोलॉजिकल परीक्षा के दौरान, सेल प्रसार के लक्षण पाए जाते हैं, तो तत्काल हिस्टोलॉजिकल परीक्षा के साथ स्तन ग्रंथि के सेक्टोरल लकीर को निश्चित रूप से रोगियों को संकेत दिया जाता है। बाद की अवधि में, रूढ़िवादी चिकित्सा की जाती है।
20 मिमी या उससे अधिक के व्यास वाले सिस्ट के साथ, उन्हें छिद्रित किया जाता है और सामग्री को खाली कर दिया जाता है, जिसे साइटोलॉजिकल परीक्षा के लिए भेजा जाता है। यदि पुटी अस्तर के उपकला की स्थिति का मज़बूती से आकलन करने के लिए आधुनिक अल्ट्रासोनिक स्कैनर उपलब्ध हैं, तो न्यूमोसिस्टोग्राफी करना आवश्यक नहीं है। पुटी अस्तर के उपकला के प्रसार के संकेतों की अनुपस्थिति में, रोगियों को रूढ़िवादी चिकित्सा निर्धारित की जाती है। छह महीने बाद, एक नियंत्रण अध्ययन किया जाता है। अधिकांश मामलों में, पुटी की पुनरावृत्ति नहीं होती है। यदि पुटी को फिर से भर दिया जाता है, तो रोगी को तत्काल हिस्टोलॉजिकल परीक्षा और रूढ़िवादी चिकित्सा की निरंतरता के साथ स्तन ग्रंथि के क्षेत्रीय उच्छेदन के अधीन किया जाता है।
ऐसे मामलों में जहां पुटी की सामग्री चिपचिपी होती है या रक्त के साथ मिश्रित होती है, साइटोलॉजिकल परीक्षा के परिणामों की परवाह किए बिना, स्तन ग्रंथि का एक क्षेत्रीय उच्छेदन एक तत्काल हिस्टोलॉजिकल परीक्षा के साथ किया जाता है। बाद की अवधि में, रूढ़िवादी चिकित्सा अनिवार्य है। सिस्ट की पुनरावृत्ति, एक नियम के रूप में, नोट नहीं की जाती है।
फाइब्रोसिस्टिक रोग के फैलने के रूप में, साथ ही छोटे अल्सर (व्यास में 20 मिमी से कम) की उपस्थिति में, जिनमें से पंचर मुश्किल है, रूढ़िवादी चिकित्सा की जाती है।
मास्टोपैथी के रूढ़िवादी उपचार में, कोई एकल दृष्टिकोण नहीं है, और अधिकांश प्रकाशनों में फाइब्रोसिस्टिक रोग के जटिल उपचार के लिए एक भी योजना नहीं है। वे मास्टोपाथी के लिए उपयोग की जाने वाली विभिन्न दवाओं की केवल एक सूची प्रदान करते हैं। डीएमडीएम के विकास के लिए डायस्मोरोनल विकारों के रोगजनन की पॉलीटियोलॉजी और जटिलता के कारण, मोनोथेरेपी अप्रभावी है या एक अस्थायी प्रभाव देती है।
यह देखते हुए कि डीएमडीएम डायस्मोरोनल विकारों के परिणामस्वरूप विकसित होता है, रूढ़िवादी उपचार का मुख्य कार्य रोगी की हार्मोनल स्थिति को सामान्य करना है।
फाइब्रोसिस्टिक मास्टोपैथी के केवल फैलाने वाले रूप रूढ़िवादी उपचार के अधीन हैं। सभी गांठदार रूप मैमोलॉजिस्ट द्वारा उपचार के अधीन हैं, क्योंकि कैंसर एक सौम्य रसौली के पीछे छिपा हो सकता है।
वर्तमान में, DMDM के विसरित रूपों के उपचार के लिए आम तौर पर स्वीकृत एल्गोरिथम नहीं है। प्रत्येक मामले में डॉक्टर के एक व्यक्तिगत दृष्टिकोण की आवश्यकता होती है। दवाओं का चुनाव अंतर्निहित न्यूरोएंडोक्राइन और स्त्री रोग संबंधी रोग के सुधार पर आधारित है।
डीएमडीएम के लिए रूढ़िवादी चिकित्सा का आधार हार्मोनल तैयारी है। हार्मोन थेरेपी एजेंटों के रूप में प्रोजेस्टिन, मौखिक गर्भ निरोधकों, प्रोलैक्टिन स्राव अवरोधक, एंटीस्ट्रोजन, जीएनआरएच एगोनिस्ट का उपयोग किया जाता है।
DMDM के उपचार में, निम्न द्वारा भी महत्वपूर्ण भूमिका निभाई जाती है:
डीएमडीएम के निदान वाले सभी रोगियों को नैदानिक प्रक्रियाओं (अल्ट्रासाउंड या मैमोग्राफी) के साथ एक मैमोलॉजिस्ट द्वारा एक वार्षिक परीक्षा से गुजरना चाहिए, एक स्त्री रोग विशेषज्ञ एंडोक्रिनोलॉजिस्ट द्वारा देखा जाना चाहिए (यदि डायस्मोरोनल विकारों का पता चला है)।
मेथिलक्सैंथिन (कैफीन, थियोफिलाइन, थियोब्रोमाइन) के उपयोग और फाइब्रोसिस्टिक मास्टोपैथी के विकास के बीच एक मजबूत संबंध है। ये यौगिक रेशेदार ऊतक के विकास और पुटी में द्रव के निर्माण में योगदान करते हैं। इसलिए, मेथिलक्सैंथिन (कॉफी, चाय, चॉकलेट, कोको, कोला) युक्त उत्पादों का प्रतिबंध, या उन्हें पूरी तरह से अस्वीकार करने से दर्द कम हो जाएगा, स्तन ग्रंथियों में तनाव की भावना कम हो जाएगी।
अनुकूल।
ग्रंथ सूची
बर्दिना एल.एम. स्तन ग्रंथियों / एल.एम. में सौम्य रोग परिवर्तनों का निदान और उपचार। बर्डिना //
चिकित्सीय संग्रह। - 1998. - टी. 70, नंबर 10. - एस. 37-41।
स्तन ग्रंथियों के सौम्य रोग / ई.एन. एंड्रीवा, ई.वी. लेडनेवा, टी.वी. Ovsyannikova et al। // स्कूल की सामग्री के आधार पर नैदानिक व्याख्यान "स्तन ग्रंथियों के रोगों के रोगजनन, निदान और उपचार के आधुनिक पहलू।" - एम।, 2006. - 83 पी।
काम्पोवापोलेवया ई.बी. क्लिनिकल मैमोलॉजी। वर्तमान स्थितिसमस्याएं / ई.बी. काम्पोवा पोलेवया, एस.एस. चिस्त्यकोव। - एम .: जियोटर्मेडिया, 2006. - 511 पी।
कोरजेनकोवा जी.पी. स्तन रोगों का जटिल एक्स-रे सोनोग्राफिक निदान: एटलस। - एम।, 2004।
कुलकोव वी.आई. व्यावहारिक स्त्री रोग: (नैदानिक व्याख्यान) / वी.आई. कुलकोव, वी. एन. Prilepskaya। - एम.: मेडप्रेसइनफॉर्म, 2006। - 735 पी।
लेटयागिन वी.पी. मास्टोपैथी / वी.पी. लेटगिन // रूसी शहद। पत्रिका - 2000. - नंबर 11. - एस. 468–472।
लेटयागिन वी.पी. स्तन ग्रंथि के ट्यूमर / वी.पी. लेत्यगिन। - एम।, 2000।
एल्रेड डी.सी. मानव पूर्वघातक स्तन रोग का हिस्टोलॉजिकल और जैविक विकास / डी.सी. एलरेड, एस.के. मोहसिन, एस.ए. // फूक्वा एंडोकर। संबंधित। कैंसर। - 2001. - वॉल्यूम। 8, नंबर 1. - पी. 47–61।
मानव स्तन विकारों में वृद्धि हार्मोन और प्रोलैक्टिन रिसेप्टर्स की सेलुलर अभिव्यक्ति / एच.सी. Mertani, टी. गार्सिया कैबलेरो, ए. लैम्बर्ट एट अल। // कैंसर। - 1998. - वॉल्यूम। 79, नंबर 2. - पी। 202–211।
मैरी पी.जे. रेशेदार डिस्प्लेसिया / पीजे के सेलुलर और आणविक आधार। मैरी // हिस्टोल। हिस्टोपैथोल। - 2001. -वॉल्यूम। 16, नंबर 3. - पी. 981–988।